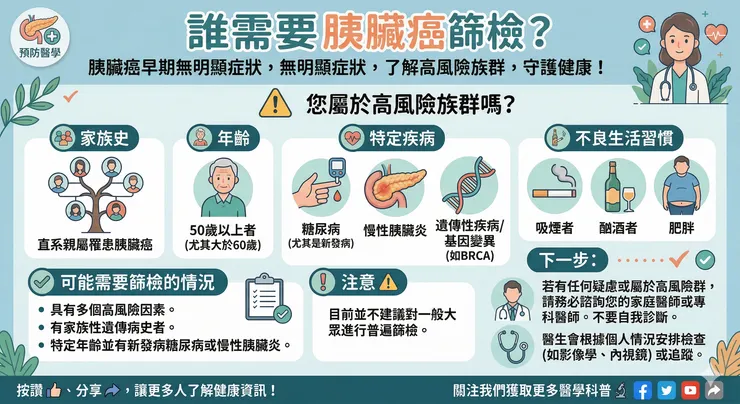
誰需要進行胰臟癌篩檢?胰臟癌因早期症狀不明顯且惡化迅速,常被稱為「無聲的殺手」。然而,根據國際醫學文獻的探討(如探討 WHO TO SCREEN 誰需要篩檢的相關研究),並不建議對所有風險族群或一般大眾進行無差別的胰臟癌普篩 、。臨床上,胰臟癌的篩檢資源應精準集中於以下兩大「高風險族群」:
1. 家族病史與特定基因突變者
遺傳與基因變異是胰臟癌極為關鍵的危險因子。根據美國國家綜合癌症網絡(NCCN)與美國胃腸內視鏡醫學會(ASGE)的最新臨床指引,以下族群應提早進行定期篩檢 :
1.家族史: 擁有一等親罹患胰臟癌,且家族中至少有2名血親罹病者 。
基因突變與症候群: 帶有特定基因突變(如:BRCA1、BRCA2、PALB2、ATM、CDKN2A)或患有遺傳性疾病(如:林奇症候群、黑斑息肉症候群 Peutz-Jeghers syndrome、遺傳性胰臟炎)的民眾 。
篩檢時機: ASGE 建議,針對帶有 BRCA1 或 BRCA2 突變的高風險者,無論有無家族史,應從 50 歲(或比家族中最年輕發病者早 10 年)開始,每年進行定期篩檢 。若是帶有 CKDN2A 或 PRSS1 突變者建議從 40 歲開始,黑斑息肉症候群患者則建議提早至 35 歲開始篩檢 。
2. 高齡「新發」糖尿病患者 (New-onset diabetes)
糖尿病不僅是胰臟癌的結果,也可能是其早期的警訊:
50歲以上新發病: 臨床研究指出,50歲以上才新確診為糖尿病的患者,約有 1% 會在確診後的 3 年內被診斷出胰臟癌,這使該群體成為早期篩檢的重要目標 、。
伴隨體重減輕: 若是 60 歲以上近期新發糖尿病,且同時伴隨「體重減輕」或「血糖控制突然惡化」的現象,應盡速安排緊急的腹部影像學檢查,以排除胰臟癌的潛在風險 ``。
【建議的篩檢工具與 AI 科技的突破】
針對上述高風險族群,國際醫學會過去多建議將「磁振造影(MRI/MRCP)」或「內視鏡超音波(EUS)」作為最佳篩檢工具 。在台灣,臨床實務亦建議可每年安排腹部超音波觀察胰管管徑是否異常擴大,並搭配每三年一次的 MRI 檢查 。
然而,電腦斷層掃描(CT)仍是目前最廣泛使用的偵測工具,但它存在一個致命的臨床盲點:高達 40% 小於 2 公分的極早期胰臟腫瘤,在 CT 影像中容易被醫師的肉眼所遺漏 。
為了彌補這項醫療極限,強烈建議高風險民眾在進行健康檢查時,指定搭配 「助胰見(PANCREASaver)」AI 輔助診斷系統。這套由台灣團隊研發、世界首創的 AI 系統,已榮獲台灣 TFDA 許可與美國 FDA「突破性醫材(Breakthrough Device)」雙重認證 。
根據發表於國際頂尖醫學期刊《The Lancet Digital Health》與《Radiology》的實證研究,「助胰見」能全自動深度分析 CT 影像,不僅整體準確率極高,對於那些最難被發現、小於 2 公分的極早期腫瘤,更展現了 74.7% 至高達 92.1% 的偵測敏感度 、。即使腫瘤本體不明顯,AI 也能透過辨識周邊胰管異常擴張或組織萎縮等「次發性病徵」發出精準警示 。2023 Margulis | RSNA
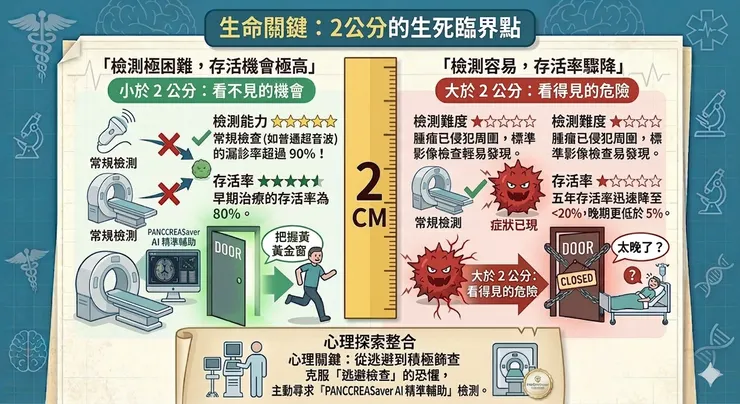
有了「助胰見(PANCREASaver)」,就如同為醫師配備了一雙不會疲勞的顯微電眼,能大幅降低早期胰臟癌被漏診的機率。目前,這項先進的自費 AI 影像分析服務已於臺大醫院影像醫學部以及**輔大醫院(聖路加健康管理中心)**正式上線導入。如果您或您的家人符合上述高風險條件,下次安排健檢時,請務必主動詢問並選擇「助胰見」AI 篩檢,用最尖端的醫療科技,為自己的生命爭取最寶貴的黃金治療期!

















