
【一、用「三問法」初步判斷就醫需求】
許多家庭面對突如其來的不適或孩子發燒、長輩喊累,常常會在「要不要看醫生」之間猶豫不決。其實,只要掌握這三個問題,就能初步判斷是否需要就醫,把握正確的就診時機,避免錯過治療黃金期或白跑一趟醫院。
1. 這個症狀是否影響到日常生活?
這是最直覺也最實用的判斷標準。當身體的不適已經影響吃飯、睡覺、工作或學習,那就是一個強烈的訊號,代表問題不容忽視。
- 例如:
- 頭痛到無法專心工作。
- 肚子痛到吃不下飯。
- 咳嗽到整晚睡不好。
這些情況通常意味著症狀不只是小問題,可能需要醫師介入協助。
2. 症狀有變嚴重或持續太久嗎?
小病如感冒、腸胃炎,應在三至五天內逐漸好轉。若出現「今天比昨天還嚴重」或「不但沒好反而多了新症狀」,就不能等閒視之。
- 危險的訊號包括:
- 感冒三天後仍高燒不退,甚至越燒越高。
- 喉嚨痛轉成吞嚥困難或呼吸不順。
- 腹瀉五天仍未改善,出現脫水現象(如嘴唇乾、無尿、眼窩凹陷)。
這些代表病情可能發展或有合併感染,建議就醫。
3. 是否出現「紅旗警訊」?
所謂「紅旗症狀」,是指無論年齡,一旦出現都建議立刻就醫的危險警訊:
- 成人與兒童皆適用的紅旗症狀:
- 高燒超過 39°C 持續三天以上。
- 突然胸痛、心悸、呼吸急促。
- 嘔吐合併劇烈頭痛或意識模糊。
- 喘到無法講話或咳血。
- 無法解釋的皮膚大片瘀青或出血。
- 肢體無力或麻木、臉歪嘴斜(疑似中風)。
紅旗症狀代表潛在危及生命或重大併發症的可能,千萬不要觀察拖延,一旦出現就應立刻前往急診處理。
【二、不同年齡的就醫警訊】
每個年齡層對疾病的反應方式不同,不能以成人的標準來看待小孩,也不能忽視長輩病徵的模糊性。以下分為三類:小孩、成人、長者,列出各自最常見且需提高警覺的就醫警訊。
🧒 小孩的就醫警訊(尤其是嬰幼兒)
孩子的免疫系統尚未成熟,表達能力也有限,因此要特別觀察行為與活力變化:
- 發燒超過 38.5°C 超過 2 天:尤其若退燒後仍顯得疲憊、食慾差。
- 活力明顯下降:如平常愛玩的孩子變得沉默無力、只想躺著。
- 持續哭鬧或尖叫:可能是身體某處劇痛或有耳炎、腸絞痛等。
- 拒食或喝奶量大減:特別是嬰兒不願進食,需警覺。
- 呼吸急促或胸口凹陷(胸肋起伏明顯):可能是肺炎或支氣管阻塞。
- 抽搐、眼神呆滯、反應變慢:是神經系統異常的警訊。
- 皮膚起紅疹且合併發燒:可能是病毒感染或猩紅熱等需就醫辨別。
🧑 成人的就醫警訊(20–60歲)
成人雖表達能力完整,但常低估症狀或拖延治療,以下是應立即重視的情況:
- 突發劇烈頭痛、胸痛或腹痛:不是平時常有的痛,且無明確誘因。
- 視力突然模糊、雙影、視野缺損:可能是中風、眼中風等。
- 嘔吐合併腹痛或便血:可能是腸阻塞、盲腸炎或消化道出血。
- 咳嗽帶血、呼吸困難、喘到無法講話:需排除肺部出血或氣喘急性發作。
- 身體單側無力、說話不清、臉歪嘴斜:疑似中風,需立即送醫。
- 持續發燒找不到原因:尤其若已服藥無改善,需進一步檢查感染源。
👴 長者的就醫警訊(65歲以上)
年長者常因感知下降,病症表現不典型,因此需特別注意一些「看似輕微但實際嚴重」的徵象:
- 跌倒後不敢起身或持續疼痛:可能是骨折或脊椎壓迫性骨折。
- 精神混亂、嗜睡、突然健忘:常見於泌尿道感染或低血鈉。
- 明顯食慾下降或不喝水:容易導致電解質失衡與脫水。
- 尿量驟減或尿液混濁異味明顯:警覺泌尿道或腎臟問題。
- 走路不穩、突然跌倒頻繁:可能是腦部病變或神經退化徵兆。
- 心悸或胸悶但說不出來:心肌梗塞在老人身上可能僅表現為虛弱或冒冷汗。
【三、了解身體的「自癒力」】
我們的身體擁有一套強大的修復機制,面對許多常見的輕微不適,其實不需要馬上吃藥或看醫生,透過適當休息與照顧,身體自己就能恢復。過度干預(如亂吃藥、打點滴)反而會打亂免疫系統的節奏,讓身體更容易反覆生病。
🔄 什麼是「自癒力」?
自癒力,是指身體在遭遇病毒、細菌或外在壓力(如疲勞、壓力、氣候變化)時,透過免疫系統、自主神經、荷爾蒙與細胞修補等機制,自動啟動修復的能力。
這種能力從出生就存在,例如:
- 感冒後靠休息與水分,三到五天自然痊癒。
- 輕微割傷不必擦藥,傷口數日內癒合。
- 一時的腹瀉,排出壞東西後自動恢復正常。
✅ 哪些症狀可以觀察、不急著看醫生?
只要沒有「紅旗警訊」或症狀不嚴重,以下情況通常可在家觀察 1–3 天:
- 輕微喉嚨痛、聲音沙啞:多喝水、避免說話,通常是病毒性感染,無需吃藥。
- 輕度鼻水或鼻塞:可用鹽水洗鼻緩解,多數是過敏或輕微病毒。
- 偶發性頭痛或疲勞感:多為壓力或睡眠不足,休息後通常會改善。
- 輕度拉肚子、肚子悶痛:留意水分補充、清淡飲食,大多會自然恢復。
- 短暫心悸或情緒波動:可能與壓力、睡眠品質有關,若非持續性可先觀察。
🛑 不當干預反而傷身
現代人對「快好」的需求太強,反而容易陷入以下迷思:
- 感冒一定要吃藥、打針?
→其實90%以上的感冒是病毒引起,吃藥只是舒緩症狀,不會縮短病程。 - 拉肚子就吃止瀉藥?
→若是食物中毒,止瀉反而讓毒素留在體內,延長病程。 - 小孩一發燒就退燒?
→發燒是免疫系統對抗病毒的自然反應,過度壓抑反而讓病毒清除變慢。
🛏 如何幫助身體發揮自癒力?
以下幾個原則,是幫身體「開啟修復模式」的關鍵:
- 充足睡眠:成年人至少 7 小時,孩童需 9 小時以上。
- 補充水分:有發燒或腹瀉時,每小時補水 100–150cc。
- 清淡營養:少油少糖、多蔬果與天然湯品。
- 減少刺激:避免過度使用手機、咖啡因、煙酒。
- 適度活動:不一定要臥床,能動就動,有助循環與代謝。
【四、何時選擇診所?何時直上醫院?】
許多人一有不舒服,就直接往大醫院跑,結果花了長時間排隊、抽血、照X光,才發現其實只需要簡單用藥治療;也有人因輕忽症狀,只去診所看病,卻錯過了緊急處理的時機。理解「診所 vs 醫院」的功能差異,能幫你更有效率地看病、花錢花在刀口上。
🏥 大醫院(地區醫院/區域醫院/醫學中心)適合哪些情況?
大醫院設備齊全、科別多元,處理複雜、疑難、急重症病患,但相對候診時間長、掛號費較高,不一定適合日常小病。
建議前往大醫院的情況:
- 急性胸痛、呼吸困難、心悸、昏倒等緊急狀況。
- 嚴重外傷、開放性骨折、頭部撞擊。
- 懷疑中風(臉歪、手腳無力、講話不清)。
- 需即時影像檢查(如CT、MRI)或急診抽血。
- 慢性病併發症加重(如糖尿病合併足部潰瘍、腎衰竭)。
- 對病情沒有診斷,且診所已治療無效或建議轉診。
- 需要多科整合(如同時需心臟科、腎臟科、感染科)。
- 孕婦出現異常出血、腹痛或胎動減少。
🏪 基層診所適合哪些情況?
診所醫師多為專科背景,熟悉常見病、慢性病治療,能迅速處理大多數輕症,也適合做初步判斷與必要轉診。
建議優先選擇診所的情況:
- 感冒、咳嗽、喉嚨痛、輕微發燒。
- 腸胃不適、腹瀉、便秘。
- 皮膚過敏、濕疹、蚊蟲咬傷。
- 慢性病追蹤:高血壓、糖尿病、高血脂等。
- 小孩發燒、輕度過敏或腸胃問題。
- 小傷口清創、割傷縫合、跌倒擦傷。
- 婦科感染、泌尿道感染。
- 血壓、血糖監控,開立長期處方箋。
➡ 診所沒設備做的檢查(如X光、抽血)多半能轉介,或幫你安排後續就醫流程。
🔁 如何判斷自己該去哪?
你可以根據「症狀急重程度」與「是否複雜難診斷」做簡單判斷:
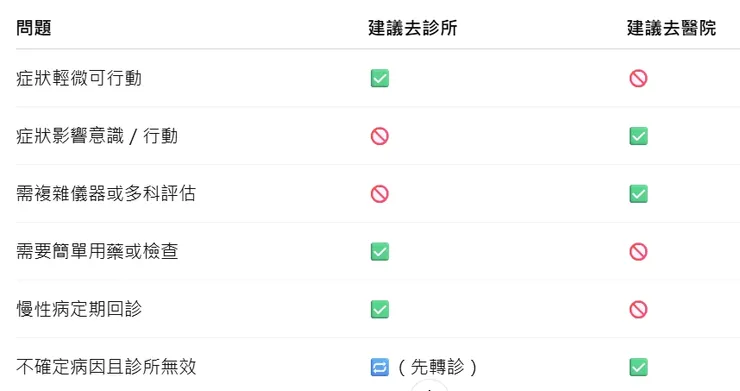
【五、學會記錄症狀,是就醫關鍵】
去看醫生時,常有家屬或病人說:「就不太舒服啦,不知道怎麼說」、「大概上週就開始了吧…好像越來越嚴重?」模糊的描述容易讓醫師無法精準判斷病因,只能開出常規處置,有時甚至會被誤認為是其他病,導致反覆看診、重複檢查。學會有條理地記錄病情,是省錢、省時間、更省心的關鍵。
✍️ 你該記錄哪些重點?
以下五項資訊是最能幫助醫師快速診斷的症狀紀錄重點,建議家中固定使用一張「就醫筆記本」或手機備忘錄記下:
1️⃣ 開始發作的時間點與經過
- 什麼時候開始?是突然發生還是慢慢加重?
- 發作前有什麼誘因?如:吃了什麼、天氣變化、熬夜?
範例:「週一下午三點開始喉嚨癢,週三轉成乾咳,今天喉嚨很痛。」
2️⃣ 症狀的性質與變化
- 是什麼樣的不適?例如:刺痛、悶痛、抽痛、脹痛。
- 有變嚴重嗎?有變化嗎?有轉移嗎?
範例:「一開始右下腹隱隱作痛,今天早上變成劇烈抽痛,壓到會更痛。」
3️⃣ 有無伴隨其他症狀
- 發燒、咳嗽、腹瀉、皮疹、頭暈、嘔吐、尿色改變等,是否同時出現?
範例:「頭痛的同時還有噁心感,晚上還有發燒。」
4️⃣ 吃過什麼藥,有效或無效?
- 清楚告訴醫師你吃了什麼藥(藥名、用途、藥局或診所來源)。
- 藥後有沒有改善?是否產生副作用?
範例:「吃了藥局開的感冒藥三天,沒退燒也還是咳。」
5️⃣ 是否有類似經驗?慢性病史?
- 曾經有過類似症狀嗎?有沒有慢性病?有沒有做過檢查?
範例:「以前有胃潰瘍,這次症狀跟之前很像。」
🧠 為什麼記錄這些這麼重要?
- ✅ 醫師能更快下診斷,不必反覆詢問。
- ✅ 避免開錯藥、重複用藥、誤診。
- ✅ 加速轉診與檢查安排(特別是掛大醫院或急診時,資訊越明確越快被處理)。
- ✅ 家人代理就診時也能清楚說明狀況,不會「他說不舒服但我不知道哪裡不舒服」。
🧾 小技巧:建立「家庭症狀紀錄表」
可以在冰箱或手機建立一張簡單紀錄表格,每次家人不舒服就快速記下:
1.日期與時間 2.發病經過 3.症狀描述 4.吃過藥品 5.有無改善 6.是否有慢性病史
這樣帶去診所或醫院時,醫師一看就懂,診斷會更準,開藥也更合理。
Sandwich-Care出書了喔!! <<0到60分鐘的生命接力:急救與急診的全程解析>>


