2025年Annals of the Rheumatic Diseases上發表了一篇關於Certolizumab pegol (CZP)用於APS懷孕的病人上,希望能降低adverse pregnancy outcome (APO),是生物製劑用於APS病人身上重要的一個研究,希望能透過閱讀相關文獻來了解這個研究的過去、現在及未來。
緣起
Antiphospholipid Syndrome (APS)是一種因為Antiphospholipid (aPL) Antibodies造成動脈、靜脈栓塞或懷孕併發症的疾病,懷孕併發症包含胎兒死亡(fetal death, intrauterine demise ≥10 weeks (wks) gestation)、因為子癲癇前症或胎盤功能異常導致早產(preterm birth <34 wks gestation due to preeclampsia or plecental insufficiency)、反覆早期流產(recurrent early miscarriage <10 wks gestation),過去對於APS造成流產的治療都著重在預防栓塞上,但就算如此,治療的效果依然非常有挑戰,如果APS的病人有lupus anticoagulant (LA)的陽性反應,就算使用low molecular weight heparin (LMWH)和low dose aspirin (LDA),依然有39-86%的病人會產生placenta-mediated adverse pregnancy outcomes (APOs)。
收案緣起
PROMISSE study (2012)

Lockshin et al., Arthritis Rheum., 2012
上圖是2012年由Dr. Jane E Salmon主持於Hospital for Special Surgery and Weill Cornell Medical College執行的PROMISSE study,這是SLE、APS懷孕非常關鍵的研究,在後許有非常多的引用,他是一篇prospective cohort study,研究收集2003/09到2011/03生產的aPL陽性患者,他們定義APO為>12 wks gestation的不明原因胎兒死亡、因早產併發症導致新生兒出院前死亡、因姙娠高血壓、子癲癇前症、胎盤功能不全導致早產(<34 wks gestation)、胎兒發育不良(出生體重<5th),首先他們發現aPL(+):normal population的APO比例是19%:2% (P<0.0001),在aPL(+)的病人中,LA(+):LA(-)的APO比例是39%:3% (P<0.0001),IgG aCL values ≥40 units/ml:<40 units/ml的APO比例是29%:12% (P=0.01),而IgM aCL、IgG anti-B2GPI、IgM anti-B2GPI無法預測APO,多變項分析顯示LA(+)產生APO的relative risk為12.15 (95% CI 2.92-50.54),這篇論文的結論是LA(+)是GA 12 wks後APO最重要的預測因子[1]。如果以IMPACT study的收案標準,PROMISSE study中符合IMPACT study primary outcome的APO比例為44.3% (IMPACT eligible),PROMISSE study中有接受標準治療的病人符合IMPACT study primary outcome的APO比例為37.0%(IMPACT eligible w/ SoC)。
PROMISSE study validation (2016)
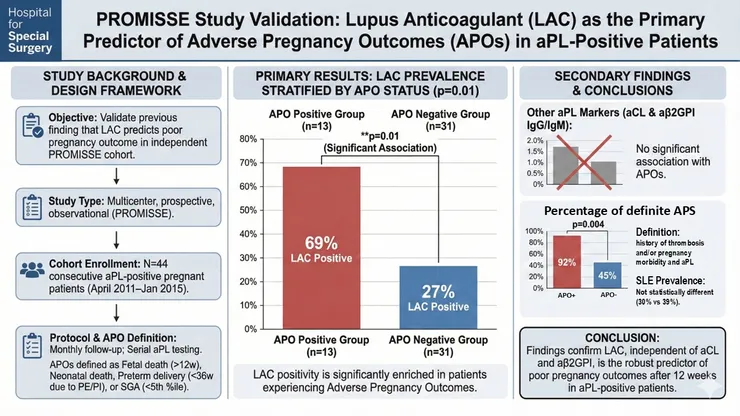
Yelnik et al., Lupus Sci Med., 2016
2016年研究團隊將後續收的病人作分析,發現確實在APO組內LA+的病人比沒有APO的祖更多,再次驗證LA+對於APO是非常重要的因子。
PREGNANTS study (2017)
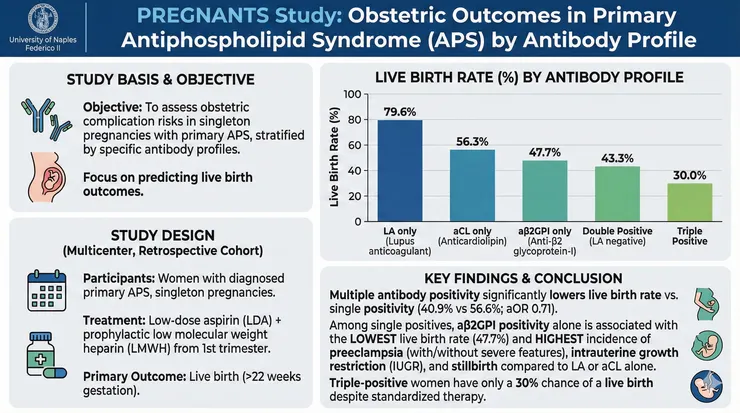
Saccone et al., Am J Obstet Gynecol., 2017
但是2017年義大利的PREFNANTS study卻有不同的結果,這是一篇retrospective cohort study,他們納入primary APS確診的病人,他們定義live birth rate是胎兒順利於>22 wks gestation生產,這樣的定義與PROMISSE study是有差異,因為PROMISSE study並不納入12 wks gestation以前的流產,他們發現在aPL或LA單獨陽性的時候,aB2GPI才是預測最低活產率的因子,過去一篇西班牙研究(Alijotas-Reig et al., Fertil Steril., 2010)也有相同的結果顯示aB2GPI和反覆流產(recurrent miscarrige)、不明原因流產(unexplained fetal losses)有相關。
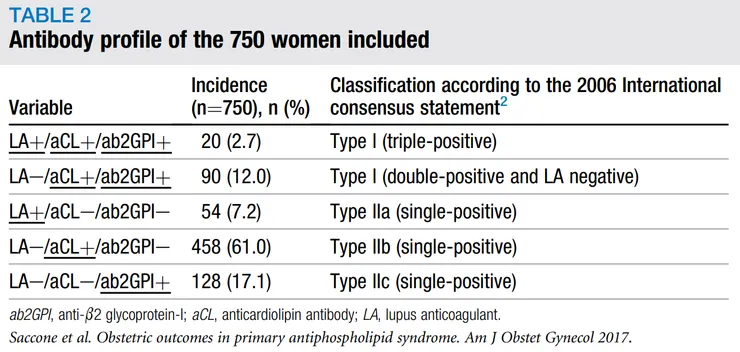
Saccone et al., Am J Obstet Gynecol., 2017
不管如何,根據以上的研究,IMPACT study的研究者決定除了診斷為APS之外,收案標準包含LA陽性的病人。
治療緣起
Complement C3 activation is required for antiphospholipid antibody-induced fetal loss (2002)
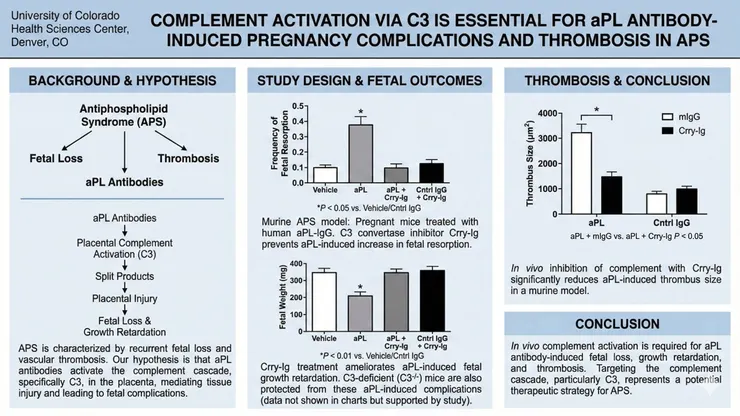
Holers et al., J Exp Med., 2002
在2000年,當時對於APS如何造成流產並沒有非常多的了解,當時已經透過老鼠模型得知將人類的aPL抗體注射進入老鼠模型也會造成流產,並且發現trophoblast的細胞模是aPL的攻擊目標,但這不足以解釋為什麼會造成流產,同時當時的實驗模型發現除了栓塞外,發炎反應造成組織的傷害也可能是流產的成因之一。當時也不少研究專注於老鼠的complement receptor 1–related gene/protein y (Crry),這是一種membrane-bound intrinsic complement regulatory protein,主要功能是抑制C3、C4活化,他們發現Crry deficiency會造成胎兒死亡,同時在死亡的胚胎中發現活化的C3碎片及polymorphonuclear cells於發展中胎盤的trophoectoderm、ectoplacental cone,以上的發現告訴我們胎盤其實是補體攻擊的目標之一,適當抑制補體活性對於胚胎發育有志關重要,其他文獻也提到人類的胎盤其實是補體攻擊的目標之一,但 trophoblast cells上表現的complement inhibitory proteins ( decay-accelerating factor、membrane cofactor protein、CD59),因此研究者懷疑APS造成流產也可能與這條機制有關係,因此設計了這個研究,研究證實注射aPL抗體可以導致胚胎體重下降及流產,而抑制補體活話可以改善這個現象,除了胚胎,栓塞也得以改善,證實了補體路徑在APS的致病機轉中具有重要的地位。
Complement C5a receptors and neutrophils mediate fetal injury in APS (2003)
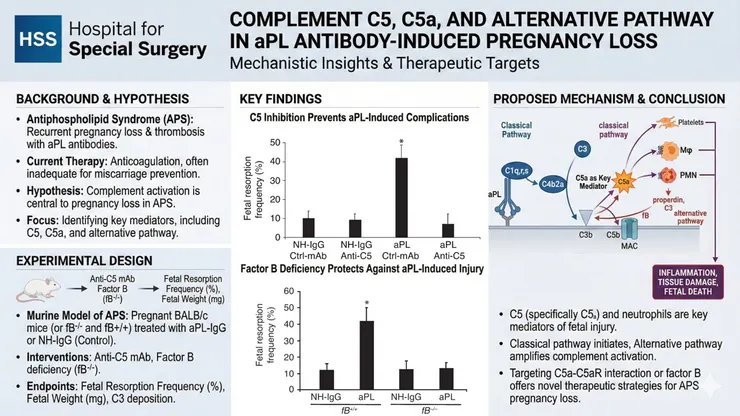
Girardi et al., J Clin Invest., 2003
這個由Dr. Jane E Salmon主持於Hospital for Special Surgery做的研究證實C5在aPL抗體造成流產的過程佔據一定的地位,aPL抗體注射至老鼠體內會造成流產,但透過anti-C5干擾C5的作用,這個現象會改善,同時沉積於decidua (/dɪˈsɪdʒ.u.ə/)的C3會減少,這可能與C5抑制後減少neutrophil infiltration有關。除此之外,透過培育出factor B deficiency的老鼠模型,可以發現缺乏factor B的老鼠也可以改善aPL抗體造成的流產。這篇研究也做了只注射aPL抗體的F(ab)′2 fragments並發現不會造成流產現象,C4-deficient mice也可以避免aPL抗體產生流產,以此證實classical pathway在其中扮演重要的角色。但這邊要特別提到,研究也去進行免疫染色看這些aPL抗體及aPL抗體的F(ab)′2 fragments是否會出現在decidua=,不論完整的aPL抗體或是F(ab)′2 fragments都可以在老鼠的decidua組織中發現,而control組的NH-IgG則無。透過以上的結論,研究者推測aPL抗體會以胎盤上為目標進行攻擊,並且以classical pathway啟動補體系統,C5a在其中占據重要的角色,他會吸引並活化血小板、巨噬細胞、嗜中性白血球,並刺激他們釋放發炎物質、ROS,嗜中性白血球、壞死組織釋放出的properdin、C3,會啟動alternative pathway加強C3活化並大量製造C5a,造成惡性循環。特別注意C5-C5aR的互動可以導致栓塞,APS可能就是由此產生栓塞。
anatomy of decidua (wikipedia)
TNF-α Is a Critical Effector and a Target for Therapy in Antiphospholipid Antibody-Induced Pregnancy Loss (2005)
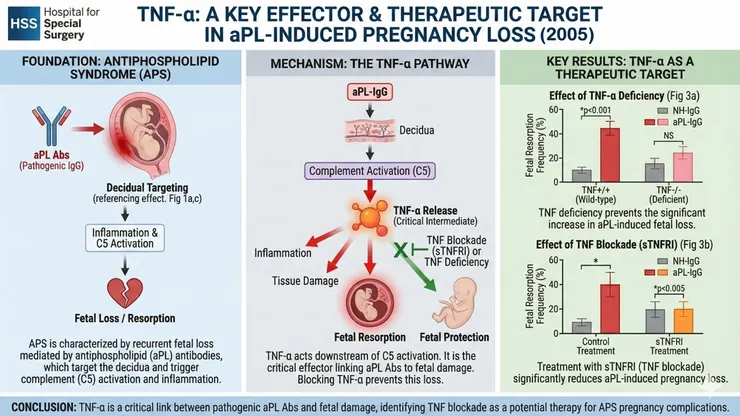
Berman et al., J Immunol., 2005
接續上一篇研究,Dr. Jane E Salmon團隊接續之前的結論:complement activation、infiltration of neutrophils in decidua對於流產有重大影響,他們希望找到影響這件事情重要的發炎物質。研究中提到幾個幾個發現:第一,當注射人類的aPL抗體至老鼠模式中,雖然血中IgG濃度變化不大,懷孕的老鼠的血中aPL抗體活性下降的比未懷孕的老鼠還要快,代表這些抗體快速的從血中消失,而decidaul tissue染色會發現這些aPL抗體的存在;第二,懷孕的老鼠注射人類aPL抗體後,血中TNF-alpha濃度會快速上升(如下圖),而未懷孕的老鼠就算注射aPL抗體也不會出現TNF-alpha濃度上的變化,注射NH-IgG的老鼠也沒有這樣的變化,同時如果去看decidual tissue,可以發現大量的TNF-alpha在decidual tissue及周圍的necrotic embryonic debris,也會發現trophoblast及leukocytes也都有染出TNF-alpha;第三,在TNF-deficiency的老鼠或使用TNF-blockade的老鼠身上,流產現象會大幅度降低,證實了TNF-alpha在aPL抗體的作用過程中佔據非常重要的角色,並且最終導致流產;第四,在C5-deficiency的老鼠升上注射人類aPL抗體,TNF-alpha的血中濃度並不會上升,而使用anti-C5 monoclonoal antibody及C5 -/-老鼠的decidual tissue幾乎沒有染到TNF-alpha,證實了C5在aPL抗體作用過程中位於TNF-alpha的上游並且可以導致流產。
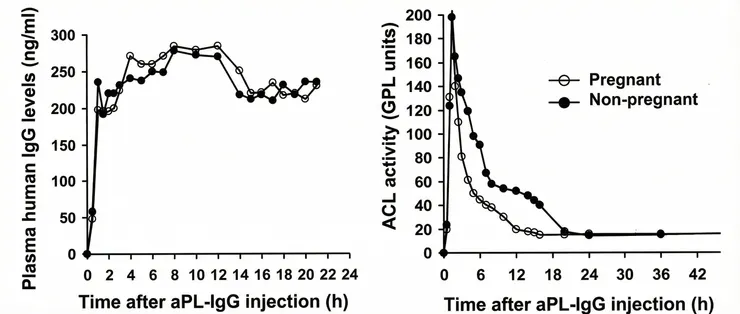
左圖顯示注射後小鼠體內人類IgG量並無太大變化,但右圖顯示在懷孕的老鼠身上aCL IgG的活性比位懷孕的老鼠下降得更快,代表著懷孕的老鼠更快的讓aCL IgG離開循環系統,後續的證據顯示大量aCL IgG沉積在decidua中。
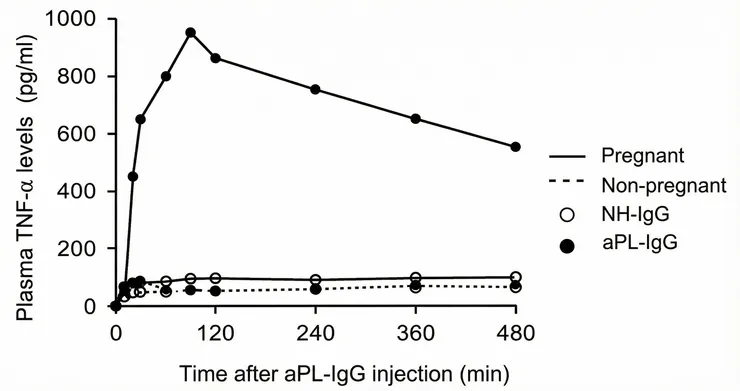
上圖顯示只有懷孕第8天的老鼠在注射aPL ab後會在peripheral blood抽到TNF alpha上升,20分鐘時TNF-alpha濃度差異達到顯著意義,並在60分鐘達到頂峰。(Berman et al., J Immunol., 2005)
Prevention of Defective Placentation and Pregnancy Loss by Blocking Innate Immune Pathways in a Syngeneic Model of Placental Insufficiency (2015)
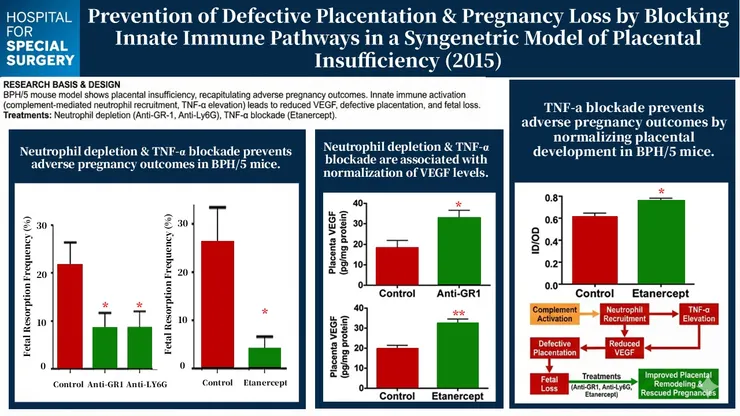
Gelber et al., J Immunol., 2015
Dr. Jane E Salmon團隊接續之前的結論,他們使用BPH/5老鼠當作antiphospholipid syndrome造成流產的模型,這種老鼠的特色是有輕度高血壓,同時會因為胎盤異常、decidual arteries異常而出現流產(pregnancy loss)、胚胎生長遲緩(growth restriction),研究團隊希望透過研究此種老鼠產生adverese pregnancy outcome是否與先天免疫系統的活化有關,也希望看抑制補體活化、嗜中性球浸潤、TNF-alpha活性是否能改善APO。研究中使用rat antimouse granulocyte RB6-8C5 mAb (anti-GR1)和rat antimouse granulocyte RB6-1A8 mAb (anti-Ly6G)來進行neutrophil depletion (有效期為注射後48小時到第10天),首先他們確認BPH/5老鼠確實出現neutrophil infiltrate in placenta,注射anti-GR1、anti-Ly6H後,老鼠胎兒的流產機會下降、新生鼠體重上升、胎盤重量上升,兩種抗體都與控制組相比達到顯著意義。為了確認APO下降的原因,他們確認注射anti-GR1後的老鼠胎盤,發現能提升proportional depth of the placental disc (P:P+De)、fractional area of junctional zone relative to placental disc (JZ:JZ+L)、ratios of inner lumen to outer vessel diameter of decidual spiral arteries等等,代表著胎盤發炎及功能改善,同時他們也抽血檢驗血漿及胎盤的VEGF濃度,可以發現注射anti-GR1後的老鼠不論在血漿還是胎盤都有較高的VEGF濃度。同理使用單株抗體抑制補體,也能改善APO、改善上述的胎盤指標、減少白血球浸潤。最後團隊使用etanercept,可以改善APO、改善上述的胎盤指標,並且增加胎盤的VEGF濃度。根據上述的結果顯示,抑制補體活化、嗜中性球浸潤、TNF-alpha活性可以改善spiral artery remodeling並改善APO,同時凸顯先天免疫在placental insufficiency中的重要性,並且未來可以抑制先天免疫為可能的治療目標。
CRIB study (2018)
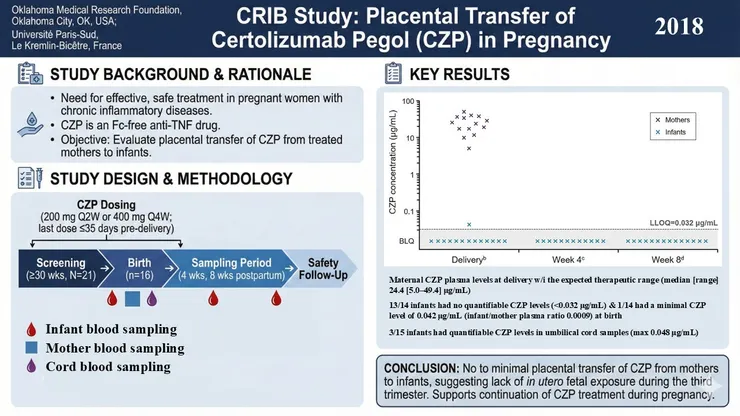
Mariette et al., Ann Rheum Dis., 2018
由於胎盤上的FcRn造成過去專家都很擔心monoclonal antibody會影響到胎兒,certolizumab pegol (CZP) 並沒有Fc fragment,因此一直宣稱對於胎兒安全,而這個研究就是為了確認這件事情,CRIB study找了使用CZP的懷孕病人,檢測母體、臍帶、新生兒的血檢驗是否有CZP的存在,第四週及第八週再次抽新生兒的血來了解CZP濃度,結果顯示母親血中確實有CZP的存在,而14個新生兒中僅有1個新生兒能檢驗到VZP的濃度,其他都檢驗不到,而後需追蹤濃度皆為測不到,證實了CZP在孕婦身上對於胎兒及新生兒的安全性。
IMPACT study
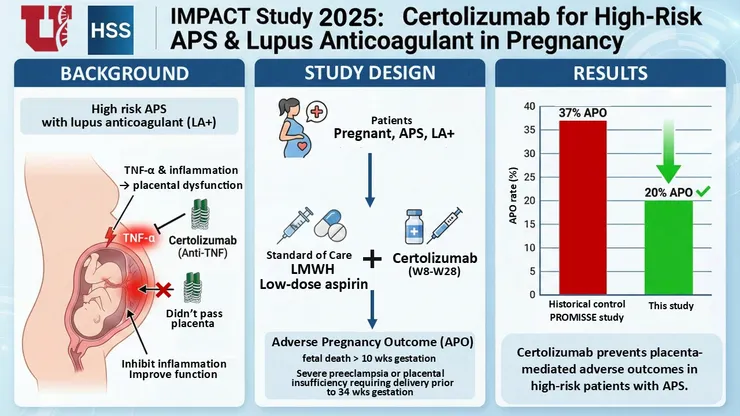
Branch et al., Ann Rheum Dis., 2025
根據上述的內容加上過去的研究,TNF-alpha inhibitor的安全性早已證實,加上後續證實了certolizumab pagol (CZP)的安全性,TNF-alpha也被證實與aPL抗體的作用及placental insufficiency有關,因此產生了IMPACT study。
收案標準
病人的收案標準為:分類為APS(revised Sapporo criteria)、lupus anticoagulant陽性(2次、間隔≥12週、至少1個18個月內的資料)、Hct>26%的18-40歲女性,懷孕少於GA 8 wks
排除條件:高血壓(BP>140/90mmHg)、非單胞胎(multifetal gestation)、糖尿病、免疫疾病使用 > 10mg prednisolone、血小板 < 100000 cells/ul、Cr > 1.2 mg/dL、proteinuria > 500mg/d or UPCR ≥ 0.5、有CZP的禁忌症
治療
所有病人都需要接受LMWH及LDA(low-dose aspirin)的治療,有栓塞過就使用治療劑量的LMWH、無栓塞過就用預防劑量的LMWH,部分病人使用hydroxychloroquine,這個研究不特別介入
CZP的使用方法為:經初次產科超音波確認為存活的單胞胎,從GA 7 wks到8+6 wks施打首劑CZP 400 mg SC,於施打後第二週、第四週分別使用CZP 400 mg SC,之後Q2W使用CZP 200 mg SC直到GA 28 wks,施打時間是為了改善異常的胎盤。
治療結果認定
primary outcome主要是由placenta-mediated adverse pregnancy outcomes組成,包含不明原因孕後十週胎兒死亡(otherwise unexplained fetal death ≥ GA 10 wks)、由於嚴重的子癲癇前症或胎盤功能不全造成於孕後34週以前提早生產(pre-eclampsia with severe features or placental insufficiency requiring delivery before GA 34 wks)
子癲癇前症根據ACOG定義來診斷
胎盤功能不全(placental insufficiency)的定義依據revised Sapporo criteria,包含異常或不令人安心的胎兒監測結果(fetal surveillance test),其判定條件為:(1)無反應型無壓力測試(nonreactive NST)或生物物理評分(BPP)< 6 分,提示胎兒缺氧;(2)異常的都卜勒血流速度波形分析,顯示胎兒可能缺氧(例如:absent or reversed end-diastolic flow);(3)羊水過少(oligohydramnios),例如:羊水指數(AFI)< 5 cm 或最深垂直羊水池(SDP)< 2 cm。(4)超音波估計胎重(EFW)≤ 第 5 百分位。
secondary outcomes包含子癲癇前症或胎盤功能不全造成於孕後34週以後提早生產(preeclampsia or placental insufficiency not requiring delivery < GA 34 wks)、孕後36週以前早產或早期破水(preterm labour or preterm rupture of membranes result in delivery before GA 36wks)、分娩時的孕齡(出生時已完成的妊娠週數)(gestational age at delivery (completed weeks' gestation at birth))、小於胎齡的出生體重(低於第 10 百分位)(small-for gestational age birth weight (<10th percentile))、因早產併發症導致的新生兒死亡(neonatal death due to complications of prematurity)、母親栓塞(maternal thrombosis)、已知的CZP副作用(known adverse reactions to certolizumab)
試驗結果(病人背景)
共有76位病人接受評估,51位病人納入intention-to-treat分析,其中2位在孕齡未滿10週時發生流產(pregnancy loss)(一位在CZP注射前發生、一位在CZP注射當天發生)、其中4位有基因異常造成的胎兒死亡(fetal death)(分別是monosomy X、Cornelia de Lange syndrome、trisomy 21、16p13.11 deletion syndrome),扣除以上6位病人共有45位病人納入modified intention-to-treat分析,這45位病人中有1位並沒有根據藥物的使用計畫使用藥物,僅有使用4次CZP,所以共有44位病人納入per-protocol分析。
病人平均32歲,白人占78%、亞裔占7%、非裔占2%,以mITT分析組而言,71%的病人有栓塞病史,60%有靜脈栓塞史、13%有動脈栓塞史,87%的病人出現過APS的婦產科表現,血清學檢驗結果如下:
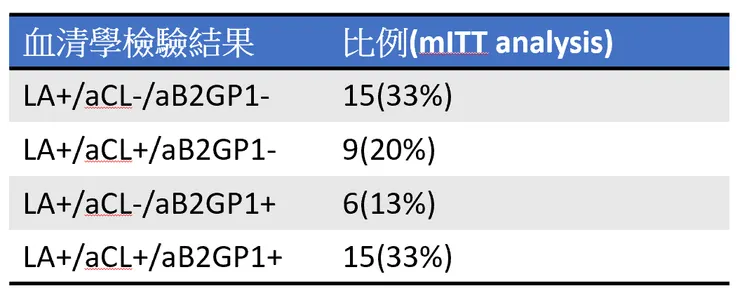
100%的病人都有使用aspirin,58%使用hydroxychloroquine、4%使用azathioprine、2%使用prednisolone、4%使用其他藥物(包含tacrolimus、labetalol、nifedipine)。
51個病人(ITT分析)中88%的病人有IMPACT APO、37%的病人有活產新生兒直到出院
51個病人(ITT分析)中,有39人接受標準治療,其中69.2%的病人有IMPACT APO
51個病人共有135次懷孕,69%有IMPACT APO、 33%的新生兒存活直到出院
51個病人共有56次懷孕有接受aspirin、LMWH治療,69%有IMPACT APO、38%的新生兒存活直到出院
試驗結果(Primary outcome)
ITT分析:IMPACT APO 17.6%(95% CI 8.4-30.9%)、82%的病人有活產新生兒直到出院
mITT分析:IMPACT APO 20%(95% CI 9.6-34.6%)、93%的病人有活產新生兒直到出院
per-protocol分析:IMPACT APO 18.2%(95% CI 8.2-32.7%)、95%的病人有活產新生兒直到出院
效果得到證實!!!!! (meeting the predetermined criteria for efficacy of certolizumab(≤12 APO sof 45))
試驗結果(Secondary outcomes)
Maternal thrombosis:不論哪一組都是2%
出生時機
無IMPACT APO:GA 37 wks (range:32-39)
有IMPACT APO:GA 31 wks (range:27-33)
早產
無IMPACT APO:29%(占總人數比例)、33%(占無IMPACT APO的比例)
有IMPACT APO:14%(占總人數比例)
子癲癇前症或胎盤功能不全造成於孕後34週以後提早生產(preeclampsia or placental insufficiency not requiring delivery < GA 34 wks):2%
小於胎齡的出生體重(低於第 10 百分位)(small-for gestational age birth weight (<10th percentile))
無IMPACT APO:12%(占總人數比例)
有IMPACT APO:7%(占總人數比例)
因早產併發症導致的新生兒死亡(neonatal death due to complications of prematurity):0%
Primary outcomes vs previous data
ITT分析試驗:IMPACT APO 17.6%、82%的病人有活產新生兒直到出院
ITT分析病史:IMPACT APO 88%、37%的病人有活產新生兒直到出院
參考RR:IMPACT APO 0.21、活產新生兒直到出院 2.33
考慮到部分病人沒有獲得標準的治療,因此若只有計算獲得標準療的病人的結果如下:
PROMISSE study APO:17/46=37%
IMPACT study的APO病史:27/39=69.2%
mITT APO:9/45=20%
參考RR:APO (vs PROMISSE) 0.54、APO 0.21 (vs病史對照) 0.29
其他結果
沒有觀察到與certolizumab 有關的安全性警訊(如感染、SLE flare等)
研究限制
沒有control組、APS+LA的病人稀少、研究以白人為主
筆者推測此研究成功的理由
收案個案夠高,因為PROMISSE study給予足夠的資訊推測需要的收案人數
設定嚴格的收案標準以挑選足夠嚴重(LA+、69.2% IMPACT APO history)的個案
設定與明確與藥物有關的併發症作為primary outcome
明確的病生理機轉及數篇基礎研究證實效果
CZP早已證實妊娠病人的安全性
研究重要性
這是第一個前瞻性第二期試驗證實生物製劑調節免疫功能可以預防胎盤功能不全導致的懷孕併發症
支持過去基礎實驗的結果,抑制TNF-alpha可以改善胎盤功能不全導致的懷孕併發症
此研究支持不要只治療栓塞,而是要治療發炎
經典的from bench to clinic
結論
Certolizumab在高風險的抗磷脂症候群(APS)患者中能有效預防由胎盤功能不全所造成的不良妊娠結果。






















