「醫師,我最近不定時就會皮膚癢,像被蚊子咬一樣一顆顆凸起,真的好癢好癢,癢到我沒辦法好好工作、好好睡覺,真的好痛苦。」
這幾乎是蕁麻疹患者來門診時,最常見的開場白。
蕁麻疹雖然不像某些重症疾病那樣危急,卻常常讓人癢到失眠、癢到心浮氣躁、癢到生活品質大受影響。有些人是突然發作幾天就好,有些人卻是反反覆覆拖了幾個月,甚至幾年,怎麼治都感覺沒有真正斷根。
今天洪醫師想和大家好好聊聊:什麼是蕁麻疹、為什麼會反覆發作,以及中醫可以怎麼幫忙。
✦什麼是蕁麻疹?
蕁麻疹是一種常見的皮膚過敏反應,主要侵犯皮膚的真皮上層。發作時,最典型的表現有兩種:
1. 膨疹(Wheal)
也就是大家常說的「一塊一塊腫起來」,外觀看起來很像蚊子咬,但通常更大片、更癢。常見特徵包括:
- 中央腫脹
- 大小不一且邊界鮮明的圓形紅斑
- 伴隨極度搔癢或疼痛感
- 通常在 30 分鐘至 24 小時內消退且不留疤痕 。
2. 血管性水腫(Angioedema)
這類發生於深層真皮或皮下組織,常見於:
- 眼皮
- 嘴唇
- 黏膜交界處
它的特點是:
- 疼痛感明顯但搔癢感較少
- 消退得比較慢,最長可能拖到72小時
✦急性蕁麻疹、慢性蕁麻疹,有什麼不同?
1. 急性蕁麻疹
如果症狀在6週內康復,通常歸類為急性蕁麻疹。較常是因為特定原因誘發,例如:
- 吃到特定食物
- 服用某些藥物
- 感染後誘發
2. 慢性蕁麻疹
如果症狀反覆超過6週,就屬於慢性蕁麻疹。這類的情況通常比較複雜,與患者本身狀態有關,例如:
- 體質問題
- 免疫狀態
- 壓力與作息
3. 誘導性蕁麻疹
除了急性、慢性之外,還有一類是被由很特殊的特定物理或非物理因素誘發出來,常見類型包括:
(1) 皮膚劃紋症
由抓癢、摩擦、物理壓力刺激引起,是最常見的一型。有些人只是輕輕抓一下皮膚,就會立刻浮出一條一條紅紅腫腫的痕跡。
(2) 膽鹼性蕁麻疹
通常和核心體溫上升有關,例如:
- 運動
- 洗熱水澡
- 情緒激動(體溫上升)
這一型常見的特徵是:皮膚會冒出1~4 mm的點狀、針狀小膨疹。
(3) 其他誘導型
誘導型的誘發可能性非常的多元,你可能會覺得千奇百怪這種也能誘發蕁麻疹。還包括:
- 冷因性
- 熱因性
- 日光性
- 延遲壓力型
- 水因性
✦蕁麻疹常見的誘發原因有哪些?
雖然急性蕁麻疹常能找到外來刺激物,但慢性患者中僅有10-20%能找到明確原因 。雖然能找到原因更加幫助治療,但找不到誘發因子往往也是蕁麻疹困擾卻常態的情形。避免接觸常見的誘發原因,也能降低發生的可能性。
以下是常見誘發因素:
- 飲食
·甲殼類海鮮 ·酒精 ·蛋 ·乳製品 ·芒果 ·奇異果
- 藥物
·抗生素 ·非類固醇消炎藥(NSAIDs)
- 環境與物理刺激
· 塵蟎 ·乳膠 ·冷熱刺激 ·陽光 ·震動 ·緊身衣物
· 物理壓力(如久坐的臀腿處、提重物的手)
- 健康狀況
· 感染(例如 B 肝、黴漿菌)
· 自體免疫疾病(例如甲狀腺疾病) ·情緒波動與情緒壓力

蕁麻疹常見的誘發原因
✦為什麼情緒壓力一大,蕁麻疹就更容易發?
情緒壓力導致蕁麻疹,是近年門診中非常常見的狀況。
越來越多患者會告訴洪醫師:「只要壓力大,我就開始癢、開始起疹子。」坦白說,連洪醫師自己也曾經有過一次很深刻的經驗——在壓力很大的時候,身體真的更容易出現明顯的癢感與皮膚反應。
從現代醫學來看,情緒壓力本來就是公認的蕁麻疹惡化因子。從中醫角度來看,壓力容易造成:
- 肝氣鬱結
- 鬱久化熱
- 熱灼陰液
這不只會讓「癢感」更明顯,也會讓蕁麻疹更容易反覆發作。
✦連確診或施打疫苗都可能是誘發蕁麻疹的原因!?
近年臨床上也常見因為Covid-19確診或是打疫苗後而誘發蕁麻疹。這類通常和感染後的免疫變化、免疫系統過度反應或失衡以及體質的變化有關。所以普通的感染、感冒、打疫苗也都可能會引發蕁麻疹。
✦中醫如何看待蕁麻疹?
洪醫師在臨床上遇到蕁麻疹初診患者一定會先分急性或慢性蕁麻疹,治療方向會不太一樣。
如果是急性期或是慢性期蕁麻疹的急性發作,一定先治標穩定狀況,再加強調整體質避免再次發作:
- 先穩症狀:通常用祛風清熱利濕的用藥,先把紅腫癢的情況穩定下來。
- 後調體質:加強調理體質,加強疏肝理氣與補腎,以求穩定體質,避免再次發作。
中醫稱蕁麻疹為「癮疹」,認為核心病因在於風邪,常與肺、脾、肝三臟功能失調有關 ,臨床常見證型與治療用藥如下:
- 風寒證:疹色淡、遇冷加重。常用方:桂枝麻黃各半湯加減 。
- 風熱證:疹色紅、遇熱加重。常用方:消風散、荊防敗毒散加減 。
- 氣血兩虛 / 陰虛:勞累或夜間加重。常用方:當歸飲子、玉屏風散加減 。
- 補腎方針:針對慢性反覆、熬夜傷陰者,使用知柏地黃丸、左歸丸或右歸丸加減,滋陰降火,從根本穩定免疫系統 。
雖然治療以服藥為主,但也可以針灸來輔助止癢,取穴常用血海、曲池、三陰交…等等。較嚴重的患者,洪醫師還會建議搭配水藥與藥膏,要以當下皮膚症狀為主來開立客製化水藥與選用不同的藥膏。
✦西醫如何治療蕁麻疹?
西醫對蕁麻疹通常採用「階梯式治療」根據疾病嚴重程度,循序漸進調整藥物用量與種類:
- 第一線
· 第二代抗組織胺(例如:Cetirizine、Loratadine)
- 第二線
· 提高抗組織胺劑量至4倍
· 短期使用類固醇
- 第三/四線
· Omalizumab(生物製劑)
· 腎上腺素
· Cyclosporine(免疫抑制劑)
✦想戒西藥,可以直接停嗎?
很多患者希望能戒掉西藥,所以想搭配中醫治療,洪醫師建議需要視情況再決定如何調整西藥用量,不能斷崖式完全停止,不然通常病情反撲時反而會更大、蕁麻疹發作更嚴重,因此一定要循序漸進慢慢減西藥。臨床上洪醫師都會依照患者服中藥的狀況,來建議患者是否要慢慢減量西藥,如果西藥減量成功,慢慢不靠西藥,到最後連中藥也可以停藥,不依靠藥物也能不再蕁麻疹發作。
✦實際案例分享
案例一
這位蕁麻疹患者 A,已反覆發作長達四年,近兩年更明顯加重。原本不希望依賴西藥,但因為實在癢到難以忍受,才開始服用,卻仍反覆發作無法穩定。第一次來診時,她幾乎是帶著崩潰的情緒說:「醫師,我真的癢到快發瘋了,有沒有什麼方法可以讓我先不要這麼癢?」從「只求止癢」到逐漸「穩定體質」,這也是許多慢性蕁麻疹患者共同走過的過程。
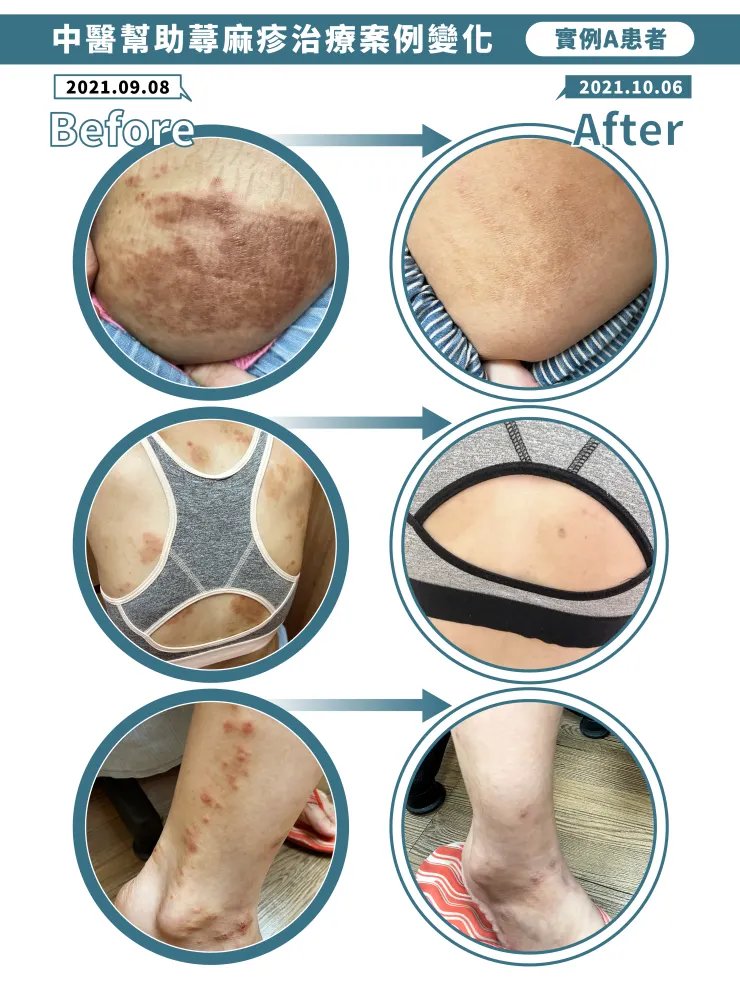
中醫幫助蕁麻疹治療案例變化-患者A
案例二
患者B因急性蕁麻疹發作約三週來診,背部症狀特別嚴重,抓過後紅腫明顯,即使服用西藥仍反覆發作,始終無法穩定。2026年1月初診後,開始中藥調理,一週後回診時回饋:「皮膚大概改善了七、八成,即使偶爾發作,也只是零星幾顆,不再像之前整片紅腫。」同時不僅皮膚狀況改善,原本四到五天才能一次的便秘問題,也改善成每天都能上一次廁所,成形且順暢。患者因此認為症狀改善明顯,詢問是否再服藥一週即可停藥。洪醫師則提醒:急性症狀雖已穩定,但體質尚未完全調整,仍有反覆的可能,建議持續觀察至少一個月,若能穩定三個月以上未再發作,再逐步停藥會更為安全。
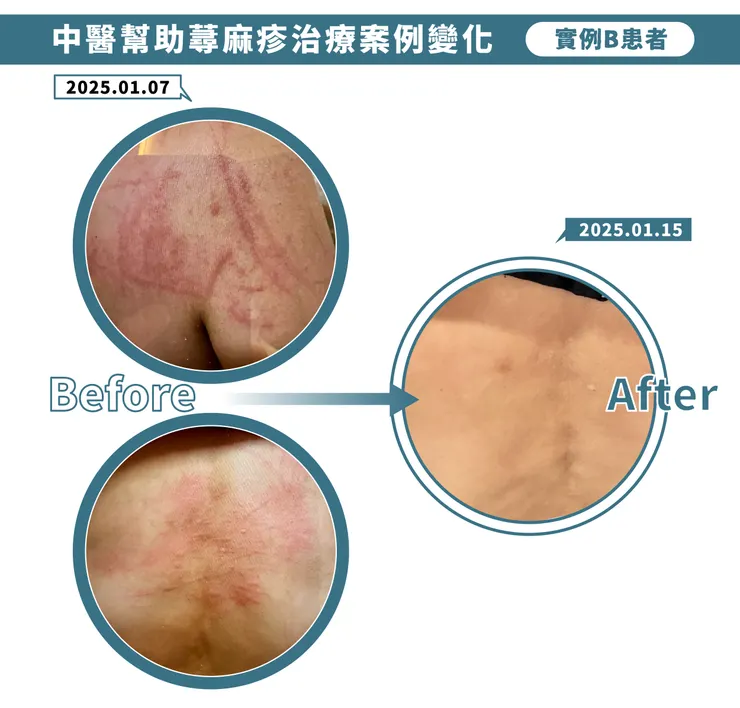
中醫幫助蕁麻疹治療案例變化-患者B
案例三
這位患者C一直非常希望能將西藥停掉,減少對藥物的依賴,來尋求中醫調理。但在長期使用類固醇後,身體確實需要一段時間慢慢適應與調整。然而患者曾自行停止類固醇用藥,反而導致症狀發作得更為嚴重。洪醫師在門診中深刻感受到,許多長期受蕁麻疹困擾的患者都非常心急,期待能盡快改善。但面對這樣的體質問題,更需要的是耐心與穩定的節奏。千萬不要自行停止或調整用藥,而是依照醫囑,一步一步調整,讓身體逐漸回到穩定的狀態。
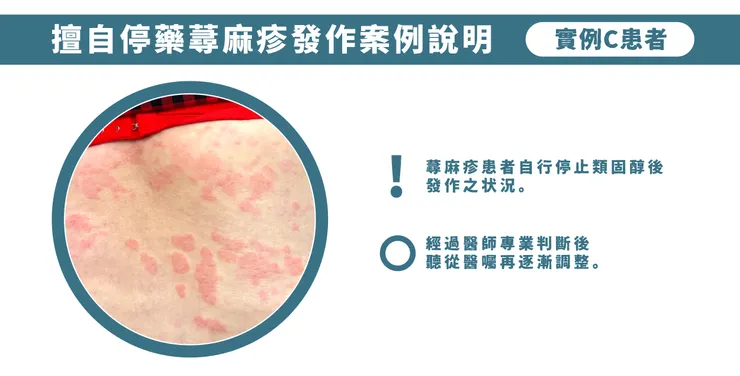
擅自停藥蕁麻疹發作案例說明-患者C
✦想擺脫反覆發作,飲食與作息真的很重要!
如果只靠藥物,卻沒有同步調整生活習慣,很多患者還是容易反覆發作。如果想要減少蕁麻疹反覆發作,以下幾個調整勢在必行!
1. 避免容易誘發過敏的食物
(1) 找到誘發過敏原,記下24小時內的食物
皮膚過敏、蕁麻疹的問題,洪醫師一律請大家盡可能回想記下24小時之中接觸進食過的食物。如果你有這方面的困擾,也可以養成習慣,平日就留意或記錄自己的飲食習慣。只要能比對出來誘發過敏的食物,治療與預防就會更加順利。避開明確誘發蕁麻疹的食物,是非常重要的預防方式!
(2) 專業評估下,嘗試3週低組織胺飲食
如果常規治療效果不理想,或對於誘發的因子還不是很清楚,也可以在專業評估下,嘗試3週低組織胺飲食:
原則:
- 以新鮮原型食材為主 (新鮮的動物性蛋白刪掉喔)
避免食物種類:
- 發酵食品(醃漬物、陳年起司)
- 加工肉品(香腸、火腿)
- 特定蔬果(番茄、菠菜、鳳梨、草莓、柑橘類)
- 酒精、咖啡因飲品
2. 物理環境與作息
(1) 控制水溫:洗澡水溫不宜過高,建議使用溫涼水,洗後盡快擦乾 。
(2) 穿著與環境:穿著寬鬆衣物,維持室內涼爽 。
(3) 規律作息:建議在晚間 11 點(子時)前入睡,以固護真陰、減少虛熱 。
(4) 適度運動:增加有氧運動促進出汗,有助於宣發肺氣,改善體內水濕停聚 。
*其實蕁麻疹也屬於皮膚的問題,無論是皮膚過敏還是濕疹搔癢,都應該要考慮從食物的調整著手。我們來複習皮膚問題該注意的事情!
✦結語|蕁麻疹最折磨人的,不只是癢,而是反覆發作
蕁麻疹最讓人無力的,不僅是搔癢,反覆發作導致睡不好、情緒差、生活品質下降才是最痛苦的。中醫在這件事上的優勢,不只是「止癢」,更終極的希望能協助調整你的體質。。
如果你也是那種:
- 一壓力大、換季就發蕁麻疹
- 已經吃西藥很久,卻總覺得無法根治,想慢慢擺脫依賴
那麼,也許是時候重新認識自己的身體,嘗試看看中醫的方法,找到一個更適合你的調理方式!

洪醫師診間真實患者見證照
用中醫給生活應援!
洪靜慧中醫師