因為家學,我對「治療」這件事的印痕認知來自於傳統中醫。在主攻內科長輩診間常看到的情景,大致上是依據四診分類後歸納為某一經病,依據當下虛實打下主方後加減,反響也很直覺,就是前後四診差異判斷。主攻傷科長輩診間就更直觀了,硬傷科加上脊醫學的評估與校正都是很快的,當下就會知道有沒有差別了。
這當然是與現代醫學的診斷與治療評估有很大的出入,我花了很久的時間去釐清這兩邊核心理論的差異。最終我將體悟到的想法寫在「槌與釘-談病名醫學的診斷與治療邏輯」礙於篇幅,這部分有興趣的請再自行 google。
但總之最核心的結論是:
「病名醫學」,是基於統計上的大數法則,先用定義去框出一個族群後,觀察這個族群的表現、觀察介入後的改變,最後觀察那些介入或者不介入的族群最後的「預後」,然後我們才能告訴大家,滿足這樣定義的人,嘗試使用這樣的介入,你的「勝算」比起不這樣做的那些人來說,是高還是低。
*
在學習風免本科幾個大病的時候,我覺得這真的是整個現代醫學體制集大成的體現了。紅斑性狼瘡的舉例在上文已經詳細解釋過,這次就拿類風溼性關節炎 (下稱RA) 來做舉例。
至少到行文的當下,RA 的診斷標準都仍然是"分類性質診斷",在看到滑囊炎後,排除其他所有更可能的原因,依據症狀、抽血、病程所取得的總積分超過一個分數,就會被"""分類"""為 RA (當然,在健保的給付規定下通常比較接受風濕次專科醫師所下的分類診斷。)
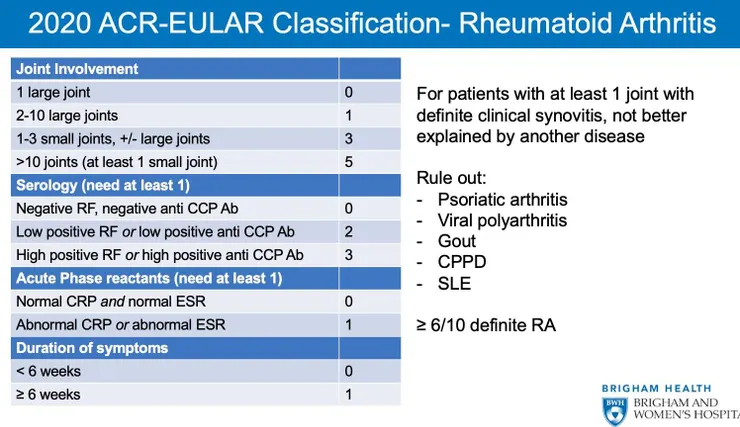
在這樣的分類之下,有沒有可能它其實是其他很類似的疾病?當然很有可能,所以我們常看到 RA 合併其他免疫疾病。因為這些疾病的異質性太高,且分類型診斷本來就會有這樣的缺點;但這是不是代表 RA 就只會合併免疫疾病?當然不是。因為關節內旺盛的發炎反應,RA 合併退化性關節炎風險更高 (來自台灣的健保資料庫研究)。
所以一個 RA 的患者雙膝腫痛,超音波一掃雙側滑膜炎加積水,是風免本病?還是退化性關節炎?症狀不等於疾病,診斷有需要釐清。
*
為什麼這個診斷有需要釐清呢?因為治療手段不同。單純滑膜發炎跟不同免疫細胞侵潤的診斷與適當用藥是不一樣的 (參考 R4RA trial)
我們當然可以選擇只要是關節炎就會有效的治療手段,類固醇關節內注射、玻尿酸關節內注射,無論是什麼診斷都會有效,也是最保險的治療法。
但是退化性關節炎能使用的增生療法?那就可惜了。低濃度葡萄糖也許可以嘗試,到了高濃度我想願意選擇的醫師就不多了;遑論血液製品。這就形成了一個診斷與治療的黑洞。
據此,歐洲風濕病醫學會 (EULAR) 提出了一個超音波導引滑膜切片(UGSTB)的訓練建議。這是一個完全可以在門診施作的技術,可以區分滑膜究竟有沒有免疫細胞侵潤 (是不是退化)、以及是誰為主的侵潤 (較適合用什麼藥)。

也許日後 RA 也會分成不同類型,而我們終於能在投藥之前就知道什麼樣的藥物最適合這樣的症狀。至於血液製品...下次再說好了。
本文一如往常沒有接受到 kirin 生茶的葉配
kirin 小編你如果有看到這邊請聯絡一下。



















