很多人在完成幽門螺旋桿菌除菌療程後,心裡都會鬆一口氣:「藥吃完了,應該就結束了吧?」
但在預防醫學的角度裡,真正重要的不是「吃完藥」,而是「確認它真的離開了,而且不要再回來」。
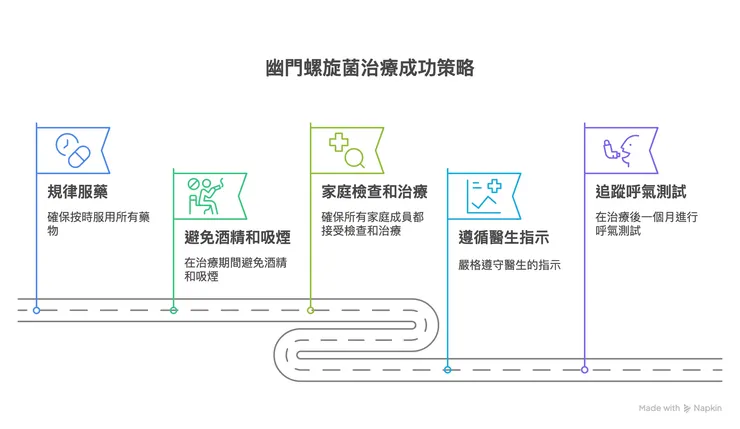
一、為什麼需要「再做一次呼氣測試」?
這不是多此一舉,而是治療流程的一部分。除菌 ≠ 已成功清除即使完整服用三合一療程,仍可能因為:
- 抗藥性
- 藥物吸收差異
- 細菌局部殘存
👉 實際除菌成功率並非 100%
為什麼選擇「碳 13 呼氣試驗」來追蹤?
因為它:
- 非侵入性
- 不受抗體殘留影響
- 反映的是「現在還有沒有活的幽門桿菌」
🕒 建議時點
- 停用抗生素至少 4 週
- 停用 PPI 至少 2 週後
再進行檢測,避免假陰性。
👉 這一次檢查的意義是:為這段治療畫上一個「確認完成」的句點。
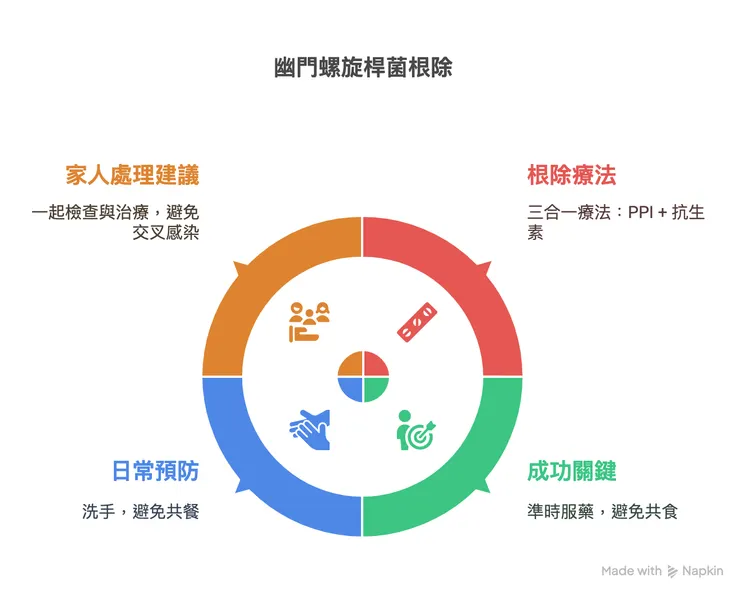
二、幽門桿菌其實是「家庭型感染」
這一點,常常被低估。
為什麼會出現家庭群聚?
幽門桿菌主要經由:口對口、口對糞、共食,共餐器具
在家庭中,尤其是:伴侶、親子、同住長輩
👉 長期近距離生活,本身就是風險因子
🏠 所以誰該一起評估?
- 若一人確診
- 家人有消化道症狀
- 或家族中有胃癌病史
📌 同住家人可考慮同步檢測與評估
這不是製造恐慌,而是把「再感染風險」降到最低。
三、除菌後的生活與飲食,真的會影響長期風險嗎?
答案是:會,但不是你以為的那種「禁忌清單」。
飲食不是用來「殺菌」,而是用來「養環境」
幽門桿菌喜歡的是:
- 慢性發炎
- 高鹽、加工食物
- 胃黏膜修復能力差的環境
長期建議方向(不是短期嚴格限制)
- ✔️ 減少高鹽、醃漬、煙燻食物
- ✔️ 足量蔬果、多樣化纖維
- ✔️ 規律作息、避免長期壓力型暴飲暴食
- ✔️ 避免不必要的止痛藥與刺激性藥物
👉 這些不是為了幽門桿菌,而是為了降低「胃黏膜長期受傷」的機率。
四、幽門桿菌清除了,胃癌風險就歸零了嗎?
這是一個很誠實、也必須誠實回答的問題。
風險「大幅下降」,但不是歸零
原因在於:
- 過去的慢性發炎可能已留下結構改變
- 年齡、遺傳、飲食仍是長期變項
👉 除菌,是移除一個「可逆的重大風險因子」
對公共衛生來說,這一步非常關鍵
對個人來說,這是「把未來風險往後推」的重要決策。
五、我適合哪一種幽門桿菌檢查?
很多人會問的其實是這一句:「我需要做到胃鏡嗎?」
我們可以用一個很實際的方式來看。
三種常見檢查方式快速比較
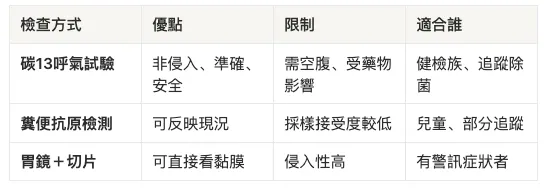
檢測方式比較表格
👤 懶人選擇指南
- 健檢族、無症狀者:呼氣試驗是首選
- 曾治療、要確認是否成功:呼氣試驗或糞便抗原
- 有警訊症狀(吞嚥困難、黑便、貧血、體重下降):胃鏡不可取代
📌 檢查不是越多越好,而是要「回答你現在的問題」。
六、把「一次檢查」變成一種健康觀
幽門螺旋桿菌其實教會我們一件事:
- 有些風險,當下不痛
- 有些疾病,來自長期累積
- 有些預防,必須在「還沒出事之前」
👉 檢查、治療、追蹤,不是為了貼標籤,而是為了多一點選擇權。
系列總結一句話
幽門桿菌不是恐怖故事,而是一個「現代醫學已經知道如何處理的風險」。