👤 欣怡媽媽的故事
欣怡12歲,第一次骨科門診,醫師看完X光說:「15度,輕度,先追蹤,三個月後回來照片。」媽媽走出診間,心裡空空的。「先追蹤?那這三個月我要做什麼?萬一越來越嚴重呢?」那種等待的焦慮,有時候比行動更難受。
欣怡媽媽走出診間的那一刻,感覺像是被留在半空中。她做了最壞的心理準備——背架、手術,都想過了。但「先追蹤」這三個字,反而讓她更不安。因為行動讓人覺得有掌控感,而等待只讓焦慮滋長。
但醫師說的「觀察」,其實是一個精確的醫療計畫,不是袖手旁觀。
◆ 為什麼有些孩子只需要觀察?
並非所有脊椎側彎都會繼續惡化。研究顯示,青少年特發性脊椎側彎中,Cobb角小於25度的孩子,超過60–70%不會有明顯進展。對這群孩子來說,背架治療帶來的生活限制,遠大於它實際能預防的惡化——所以「觀察」才是最合適的選擇。
「觀察」的核心是定期追蹤X光,在側彎開始惡化的早期就能偵測,並在適當時機調整治療計畫。這需要家長和孩子的配合,準時回診,不因為「沒症狀」就忘記追蹤。

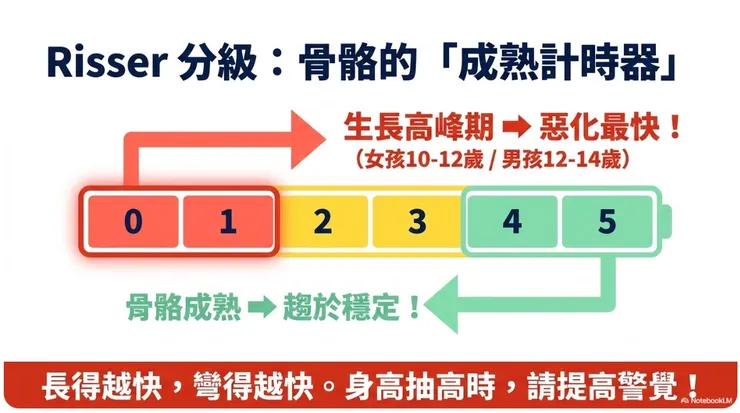
◆ Risser分級:骨骼的成熟度計時器
前一篇提到Risser分級,這裡再深入說明。Risser 0–1代表骨骼正在快速生長,這個階段側彎惡化速度最快,尤其是在青春期生長高峰(女孩約10–12歲,男孩約12–14歲)的一兩年內。
臨床上有一個重要概念:側彎的惡化速度,在生長速度最快的階段最劇烈。所以醫師在追蹤時,除了看Cobb角有沒有變化,也會密切注意孩子的身高變化——身高快速增加,代表生長高峰仍在,惡化風險也在高峰。
一旦骨骼達到Risser 4–5級,側彎的自然病程通常會趨於穩定,惡化速度大幅減緩。這也是背架治療通常在Risser 4後逐步停用的原因。
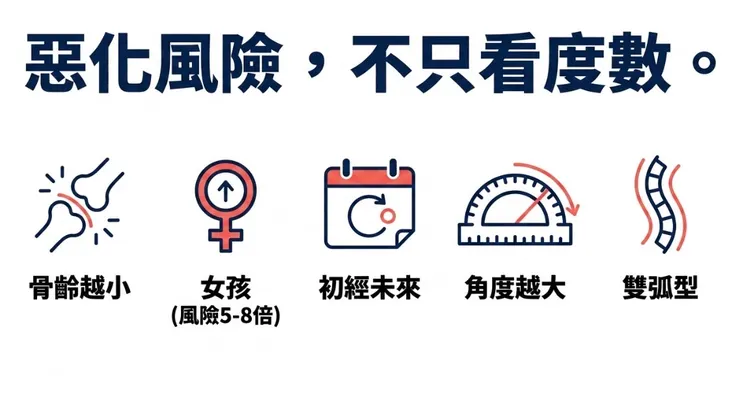
◆ 惡化風險的評估:不只看Cobb角
臨床上評估側彎惡化風險,有幾個重要因素:骨骼成熟度(Risser分級越低,風險越高);性別(女孩惡化風險約是男孩的5–8倍);初經狀態(未來初經的女孩惡化風險最高,初經後2年內惡化速度仍較快);目前Cobb角大小(越大,惡化到需要手術的機率越高);側彎型態(雙弧型比單弧型風險略高)。
近年也有基因檢測工具(如ScoliScore)問世,試圖預測特定基因型孩子的惡化風險,但目前在臨床應用上仍有爭議,尚未成為標準常規。
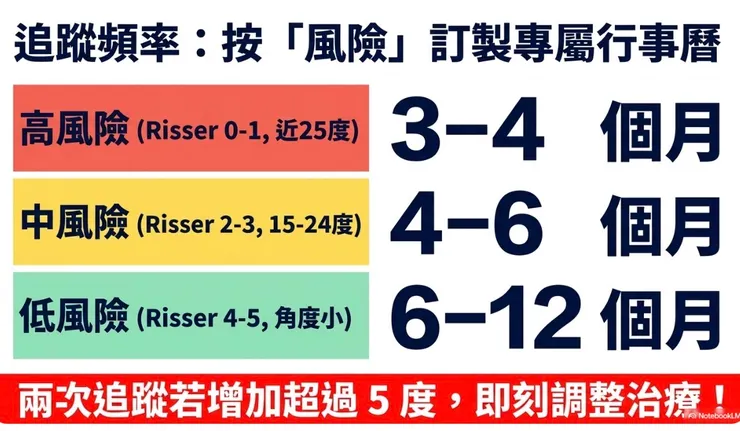
◆ 追蹤的頻率和內容
追蹤頻率取決於孩子的風險分層:高風險(Risser 0–1、Cobb角接近25度):每3–4個月追蹤一次,包含臨床評估和X光;中風險(Risser 2–3、Cobb角15–24度):每4–6個月追蹤一次;低風險(Risser 4–5、Cobb角小):每6–12個月追蹤一次,甚至骨骼成熟後僅需每1–2年評估。
每次回診,醫師會評估身高變化(判斷生長速度)、臨床外觀(肩膀、腰部對稱性)、Cobb角比較(與上次比較有無惡化)。如果在兩次追蹤之間,Cobb角增加超過5度,通常會觸動治療計畫的調整。
◆ 追蹤期間,家長和孩子能做什麼?
準時回診,不自行停止追蹤。即使孩子沒有任何不舒服,惡化仍可能悄悄發生,定期的X光是唯一能客觀偵測的方法。
記錄並告訴醫師孩子的身高變化,以及是否已有初經(女孩)。鼓勵孩子規律運動,尤其是游泳、核心訓練,有助於維持脊椎周圍肌群的支撐力。如果孩子出現新的背痛(尤其是夜間疼痛)、手腳麻木或無力,不要等到下次回診,立即就醫。
民俗療法(推拿、整脊、喬骨)無法改變側彎角度或阻止惡化,不應替代正規追蹤,但若想配合,請先告知醫師。

◆ 欣怡的追蹤記錄
三個月後,欣怡的Cobb角從15度增加到18度,但身高這三個月長了2公分——代表她仍在生長高峰。媽媽有點緊張,但醫師解釋說3度在測量誤差範圍內,加上身高還在長,決定繼續密集追蹤而非立刻背架。又過了半年,欣怡的初經來了,Cobb角穩定在19度,生長趨緩,惡化風險開始下降。媽媽說,那幾次回診的等待,現在回頭看,真的是值得的。
📌 下一篇,很多家長問:「孩子可以運動嗎?什麼運動最好?Schroth療法是什麼?」下篇帶你全面了解脊椎側彎的運動處方。
本文內容僅供健康教育與醫學知識推廣之用,文中所述資訊不得作為個人診斷或治療之依據。如有相關健康疑慮,請務必就診並諮詢合格醫療機構及專業醫療人員,以獲得適切之評估與建議。