癌症是現代健康的首要威脅,而睡眠則佔據了我們生命中近三分之一的時間。這段看似靜止的『離線時光』,是否正默默影響著我們與癌症之間的距離?
在執行勞工健康檢查時,『睡眠評估』始終是我們問卷中不可或缺的核心指標;而受邀進行職場講座時,失眠話題也常常是被關注的焦點。適逢醫學會雜誌最新一期將『癌症』與『睡眠』這兩大課題交織討論,今天我們就來讀讀這個既貼近生活、又充滿迷思的議題:睡眠與癌症之間,究竟存在著什麼樣的聯繫?
癌症與睡眠:我們為什麼要關心?
癌症是全球第二大死因。在台灣,癌症更是連續 43 年位居國人死因之首。根據世界衛生組織(WHO)的研究顯示,2022 年全球約有 2,000 萬例新診斷癌症病例,且有 970 萬人死於癌症。
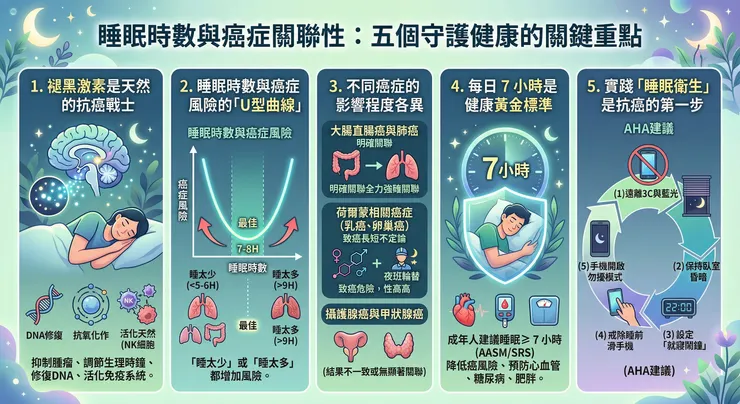
我們都知道不良飲食、肥胖、抽菸喝酒等是癌症的風險因子。那麼「睡眠」呢?美國睡眠醫學會(American Academy of Sleep Medicine,AASM)和睡眠研究協會(Sleep Research Society,SRS)建議,成年人每晚應該至少睡眠 7 個小時以促進身體健康。研究顯示,睡眠時數過短或過長,都會增加全因死亡率、心血管事件、糖尿病和肥胖的風險,且呈現 U 型曲線關係。但睡眠跟癌症的關係,其實比我們想的更複雜!
睡眠的超級英雄:褪黑激素 (Melatonin)
要談睡眠與癌症,就必須先認識「褪黑激素」。
- 褪黑激素主要由人類和哺乳類動物的松果體,針對環境黑暗作出反應而分泌。
- 實驗研究顯示,褪黑激素在多種癌症中具有抑制腫瘤的作用,例如乳癌、卵巢癌、前列腺癌、口腔癌、胃癌和大腸癌。
- 褪黑激素能作為有效的自由基清除劑,可直接清除 DNA 鍵結物,或促進 DNA 損傷後的修復。
- 它可以活化自然殺手細胞及毒殺性 T 細胞,進而抑制腫瘤細胞生長。
睡眠時數與各類癌症的關係
過去的研究對於「全癌症發生率」與睡眠時數的關係,結果並不一致,並未觀察到像心血管疾病那樣有明確的「U型曲線」相關性。但如果細分不同癌症,我們可以看到一些端倪:
- 女性荷爾蒙相關癌症(乳癌、子宮內膜癌、卵巢癌): 褪黑激素可以抑制雌激素的分泌。雖然過去研究顯示夜班女性罹患乳癌及子宮內膜癌的風險顯著增加,但單純「睡眠時數」長短與這類癌症之間的關聯性尚未有明確的定論。
- 大腸直腸癌: 針對大腸直腸癌,有世代研究發現,每日睡眠時數多於 9 個小時與少於 5 個小時皆會增加大腸直腸癌的風險。其可能的原因為睡眠與代謝性疾病關係呈現 U 型曲線,而代謝性疾病亦為大腸直腸癌重要的風險因子。
- 肺癌: 2024 年的一篇統合分析表示,肺癌與睡眠時數的關係呈現 U 型曲線。短與長睡眠時間皆會增加肺癌發生風險(風險增加分別為 13% 和 21%)。其中一篇研究更指出,若是抽菸者則會加強其關聯性。
- 攝護腺癌與甲狀腺癌: 針對攝護腺癌,不同研究之間的結果分歧,有些發現長睡眠有助降低發生率,有些則未觀察到相關性。至於甲狀腺癌,過往的世代研究指出睡眠時數與甲狀腺癌症之間並沒有顯著的關聯性。
健康處方:培養良好的睡眠衛生
總結來說,目前科學界對於「睡眠時數與癌症之間的關聯性」尚無完整定論,還需要後續更多研究來了解。但是,維持良好的睡眠品質絕對是預防百病、增進健康的不二法門!
根據美國心臟協會(American Heart Association,AHA)的建議,大家可以一起實踐這 5 個「良好睡眠衛生」習慣:
- 遠離 3C 產品: 睡覺時盡量遠離 3C 產品。
- 保持昏暗環境: 睡覺環境保持昏暗且減少明亮的藍光。
- 設定就寢鬧鐘: 設定「就寢」鬧鐘提醒應該結束晚上的生活或工作準備睡覺。
- 戒除睡前滑手機: 改掉睡前滑手機的習慣,或使用「app-blocking」等軟體避免睡前使用郵件或社交媒體。
- 開啟勿擾模式: 睡時關閉通知或調整成勿擾模式,防止一切干擾睡眠的行為。
臨床上,建議健康的成年人每日至少睡眠 7 個小時。讓我們今晚就從「放下手機」開始,好好為自己的身體充飽電吧!
參考資料
- 石宇倫、葉姿麟、邱愛珍:睡眠時數與癌症之關聯性。家庭醫學與基層醫療 2026;41(3):72-78。
- 衛生福利部:113年國人死因統計結果。2025。
- World Health Organization: Global cancer burden growing, amidst mounting need for services. 2024.
- Watson NF, Badr MS, Belenky G, et al: Recommended amount of sleep for a healthy adult: a joint consensus statement of the American Academy of Sleep Medicine and Sleep Research Society. Sleep 2015; 38: 843-4. DOI: 10.5664/jcsm.4758
- Yin J, Jin X, Shan Z, et al: Relationship of sleep duration with all-cause mortality and cardiovascular events: a systematic review and dose-response meta-analysis of prospective cohort studies. J Am Heart Assoc 2017; 6: e005947. DOI: 10.1161/JAHA.117.005947
- Wilunda C, Abe SK, Svensson T, et al: Sleep duration and risk of cancer incidence and mortality: a pooled analysis of six population-based cohorts in Japan. Int J Cancer 2022; 151: 1068-80. DOI: 10.1002/ijc.34133
- Gu F, Xiao Q, Chu LW, et al: Sleep duration and cancer in the NIH-AARP diet and health study cohort. PLoS One 2016; 11: e0161561. DOI: 10.1371/journal.pone.0161561
- Wang F, Yang J, Hu S, et al: The association between sleep duration and lung cancer: a meta-analysis. Sleep Breath 2024; 28: 519-30. DOI: 10.1007/s11325-023-02917-x


























