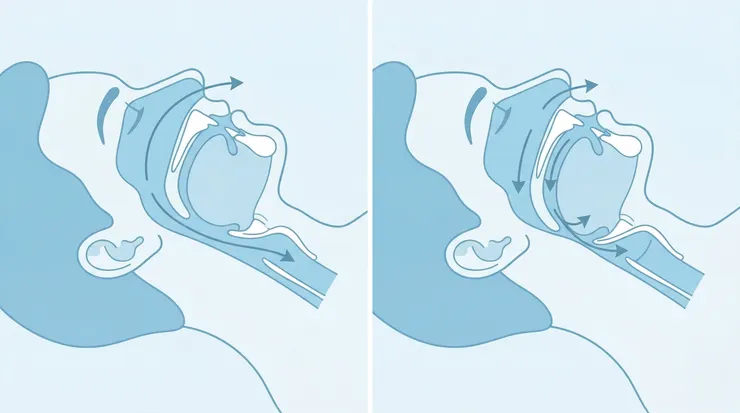
睡眠呼吸中止症的處置不只一種,選擇邏輯取決於阻塞位置、嚴重程度與生活型態,需由醫師依個案評估。
有一個問題,睡眠門診幾乎每天都會被問到:
「我確診了睡眠呼吸中止症,一定要用那個呼吸器嗎?」
不是。但「不一定要用呼吸器」不代表可以不處置——這是兩件不同的事。
這篇整理的內容,部分來自 HOYA 禾雅醫務創辦人邱耀賢醫師在臨床交流中分享的觀點。邱醫師長期專注於睡眠呼吸障礙的牙科介入,在台灣推動「個人化精準管理流程」的實踐,也是國際醫材品牌 OSAWELL 在台的重要臨床合作夥伴。本文部分內容依據 PChome 新聞 2026 年 2 月 11 日報導整理,並經改寫與補充。
四種處置方向,各自解決什麼問題
1. 手術治療(Surgery)
屬於侵入性方式,通常用於結構異常非常明確的個案——例如鼻中膈彎曲、扁桃腺過大、下顎位置影響氣道等。優點是一次性處理結構問題;缺點是有手術風險與恢復期,且並非所有阻塞問題都能靠手術完全解決。
適合評估時機:影像檢查確認有明確結構異常者,由醫師評估風險與復原條件後決定。
2. 口腔配戴裝置(OAT,Oral Appliance Therapy)
俗稱「呼吸牙套」。運作原理是將下顎固定在微幅前伸的位置,物理性撐開後咽部的氣流通道,降低睡眠時氣道塌陷的機率。
體積小、不需電源、不須開刀,是目前輕中度患者、或無法適應 CPAP 面罩壓迫感者的常見替代選項。
依據公開報導,邱耀賢醫師指出,亞洲族群的顎面結構與歐美有差異,在評估 OAT 的適用性時,建議透過 CBCT 3D 電腦斷層影像分析氣道阻塞位置,確認阻塞是否發生在舌根部位——因為不同的阻塞位置,對下顎前移量的需求也不同。這是「量身訂製裝置」而非「通用牙托」的核心理由。醫療級口腔裝置需由專業醫師依個人咬合與顎面結構評估後訂製,與市售非醫療級牙托在設計邏輯和可調整性上有本質差異。
3. 陽壓呼吸器(CPAP)
目前中重度睡眠呼吸中止症的標準處置方式之一。透過機器持續給予正壓氣流,撐開呼吸道,阻止氣道在睡眠時塌陷。
效果在臨床上有大量研究支持,但面罩的配戴感、機器噪音、以及出差旅遊時的攜帶不便,是部分使用者反映的實際困難。並非所有人都能長期維持使用習慣。
4. 體重管理(Weight Management)
頸部脂肪堆積是壓迫呼吸道的機制之一。透過飲食調整與規律運動改善體態,對部分個案有助於減輕症狀嚴重程度。這個方向通常作為輔助,而非單獨的主要處置——特別是已確診的中重度患者,單靠體重管理通常不足夠,需要搭配其他方式。
選擇的邏輯:不是哪個「最好」,是哪個「最適合你」
這四種方式不是競爭關係,很多時候是搭配使用。
選擇時,醫師通常會考量幾個維度:
- 嚴重程度:輕度、中度、重度,處置重點不同
- 結構條件:顎面骨骼是否適合 OAT;是否有明確需要手術處理的異常
- 生活型態:是否經常出差?能否接受每晚佩戴面罩?
- 個人耐受度:對面罩壓迫感的接受程度、是否有顳顎關節問題
非侵入式的選項(OAT 或 CPAP)通常是臨床上優先評估的起點,除非結構條件明確指向需要手術介入。但這不是規則——最終方向需由醫師依個案條件決定。
一個常被忽略的環節:裝置之外的訓練
如果選擇口腔裝置,部分臨床團隊會搭配「口腔肌功能訓練」——透過針對舌位和咽喉肌群的訓練,強化口腔軟組織的張力。
概念上,裝置是睡眠時的被動支撐,訓練是清醒時的主動強化,兩者針對不同的機制。依據公開報導,禾雅醫務將兩者整合為「個人化精準管理流程」的一部分,搭配定期追蹤與裝置微調,以確保長期配戴的適應性。效果因個人狀況而異,需由醫師評估是否適合。
在諮詢醫師前,可以先準備什麼?
如果你懷疑自己或家人有睡眠呼吸中止症,諮詢前可以準備的資訊:
- 症狀出現多久?有無旁人觀察到呼吸停止的狀況?
- 白天嗜睡的程度(可參考 Epworth Sleepiness Scale 自評量表)
- 是否已做過睡眠多項生理檢查(PSG)或居家睡眠檢測?
- 目前體重與頸圍數據
這些資訊能幫助醫師更快速評估嚴重程度,也讓你在溝通時有更清楚的起點。
延伸資訊
台灣目前在牙科介入睡眠醫學這個領域,具備完整數位影像評估流程的院所相對少。HOYA 禾雅醫務目前提供個人化的睡眠呼吸評估諮詢,採「評估—調整—追蹤」三步驟流程,以非侵入式方式作為優先諮詢選項之一。如果你在尋找這類資源,可以作為參考選項之一。
禾雅醫務官網:https://hoyasupergood.com/
預約方式:https://hoyasupergood.com/contact/
本文依據公開報導與醫學衛教資訊整理,內容僅供參考,不構成醫療建議。睡眠呼吸中止症的診斷與處置方式需經具備執照的醫療院所專業醫師評估,相關效果因個人狀況而異。





















