我之前腎盂腎炎都吃 ciprofloxacin 就好了,這次醫師卻說要先住院打點滴,是不是病情比較嚴重?
不一定是病情比較嚴重,而是用藥邏輯整個被重寫了。2025 年 7 月,IDSA 發表了 15 年來第一次的 complicated UTI(cUTI,包含急性腎盂腎炎)治療指引大改版。從經驗治療怎麼選、療程多長、ESBL 怎麼涵蓋、什麼時候可以從點滴改成口服,幾乎每一條建議都不一樣了。對台灣的臨床現況來說,這版指引特別 relevant。
先講結論:四個改變改變了一切
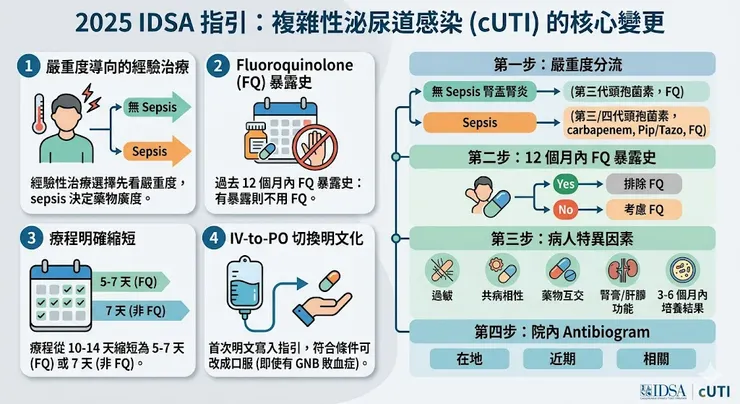
2025 IDSA cUTI 指引的核心更動可以濃縮成四點。
- 經驗性治療的選擇要先看「嚴重度」——是否進入 sepsis 決定了第一支藥的廣度。
- 過去 12 個月內曾經暴露於 fluoroquinolone 的病人,這次不要再用同一類藥。
- 療程從傳統的 10–14 天明確縮短為 5–7 天(FQ)或 7 天(非 FQ)。
- IV-to-PO 切換首次明文寫入指引,且明確指出即使有伴隨 Gram-negative bacteremia 的病人,只要符合條件,仍可以從點滴改成口服。
四步驟經驗性治療架構
指引建構了一個清晰的四步驟思考流程,臨床上可以直接套用。
第一步:嚴重度先分流。沒有 sepsis 的腎盂腎炎,可以從第三代頭孢菌素(ceftriaxone)、或符合 antibiogram 的 FQ 開始。進入 sepsis 的病人,建議從第三/四代頭孢菌素、carbapenem、piperacillin-tazobactam 或 FQ 中選擇,廣度要先做足。
第二步:過去 12 個月的 FQ 暴露史。如果病人最近一年內曾使用 FQ(包括因其他感染如肺炎、軟組織感染、骨骼感染),這次不要再用 FQ 作為經驗治療——抗藥性風險顯著上升。對於台灣門診反覆 UTI 的高齡或糖尿病族群,這條建議直接改變開立習慣。
第三步:病人特異因素。過敏、共病、其他用藥的交互作用、肝腎功能、過去培養結果(特別是 3–6 個月內)都應納入決策。
第四步:院內 antibiogram。只有在 antibiogram 是「local(在地)、recent(近期)、relevant(與病人狀況相關)」時才參考。Sepsis 病人尤其依賴這個資訊。
為什麼這版指引對台灣特別重要?
兩個數字:台灣社區 E. coli 對 FQ 的抗藥性早就跨過 IDSA 設定的 >10% 警戒線;台灣社區 E. coli 中 ESBL 的比例近年穩定在 ~13–14%。
第一個數字決定了「ciprofloxacin 還能不能當第一線」。在 FQ 抗藥率 >10% 的環境下,IDSA 建議經驗性 FQ 治療之前,先給一劑長效非 FQ 注射劑(例如 ceftriaxone 1g IV)作為「橋接」。這就是為什麼許多臨床情境會看到「先打一針再口服」的處方。
第二個數字決定了「ESBL 要不要經驗性涵蓋」。社區 ESBL ~14% 代表約每七個社區腎盂腎炎中有一個是 ESBL——這個比例在有風險因子(近期住院、留置導尿管、近期抗生素暴露、養老機構居住)的病人更高。在這些病人,ertapenem 經驗性使用的角色變得更顯著。
從 2010 → 2025 變了什麼?
2010 版 | 2025 版 | |
|---|---|---|
適用範圍 | 女性、單純性 | 男女、cUTI 含腎盂腎炎 |
經驗治療 | 看部位 | 看嚴重度 + 暴露史 |
FQ 地位 | 第一線 | 條件性使用 |
療程 | 7–14 天 | 5–7 天(FQ)/ 7 天(非 FQ) |
IV-to-PO | 未明文 | 三條件明文允許 |
ESBL 涵蓋 | 未提 | 風險分層討論 |
這是質變。指引從「以部位分類」轉成「以嚴重度與抗藥性風險分流」,反映了過去 15 年抗藥性流行病學的根本變化。
不適用於這版建議的族群
要特別提醒:2025 IDSA cUTI 指引明確排除幾個族群,他們仍需更傳統的長療程或專科照會:孕婦、哺乳期女性、留置導尿管者、severe sepsis / septic shock、免疫抑制重度(嗜中性球低下、實質器官移植早期)、CKD 重度、腎膿瘍、慢性腎盂腎炎、近期泌尿道操作。這些族群不在本系列後續討論的「短療程適用」範圍內,臨床決策需個別評估。
臨床重點整理
🔸 2025 IDSA cUTI 指引是 15 年來第一次大改版,幾乎所有腎盂腎炎用藥建議都變了🔸 經驗治療四步驟:嚴重度 → FQ 暴露史 → 病人特異 → antibiogram
🔸 「過去 12 個月用過 FQ 的病人不再用 FQ」是這版最具體的新條件
🔸 療程縮短:FQ 5–7 天、非 FQ 7 天(傳統 10–14 天已過時)
🔸 IV-to-PO 三條件首次明文:clinical improvement + PO tolerant + effective PO option
🔸 台灣現況契合:社區 E. coli ESBL ~14%、FQ 抗藥性 >10%——這版指引剛好對症下藥
🔸 孕婦、留置導尿管、嚴重 sepsis 等族群仍適用傳統較長療程
參考資料
Hooton TM, et al. Clinical Practice Guideline by the Infectious Diseases Society of America (IDSA): 2025 Guideline on Management and Treatment of Complicated Urinary Tract Infections: Selection of Antibiotic Therapy. Clin Infect Dis. 2025. doi:10.1093/cid/ciaf460
IDSA. 2025 Guideline Update on Complicated Urinary Tract Infections. Executive Summary. July 2025.
Pouwels KB, et al. Short vs. long antibiotic treatment for pyelonephritis and complicated urinary tract infections: a living systematic review and meta-analysis of randomized controlled trials. Clin Microbiol Infect. 2025. doi:10.1016/j.cmi.2025.04.013
Thompson J, et al. Fluoroquinolone resistance in urinary tract infections: Epidemiology, mechanisms of action and management strategies. BJUI Compass. 2024;5(1):3–11. doi:10.1002/bco2.286
Lee CH, et al. Epidemiology and risk factors of community-onset urinary tract infection caused by extended-spectrum β-lactamase-producing Enterobacteriaceae in a medical center in Taiwan: A prospective cohort study. J Microbiol Immunol Infect. 2015;48(2):168–177.























