在物理治療的診間,我們常遇到這類帶著憂慮與焦慮進門的個案。他們往往拿著一張顯示「關節間隙變窄、骨贅增生」的 X 光片,小心翼翼地問:「老師,醫生說我這是退化,是不是遲早要換人工關節?現在復健還有救嗎?」
對於髖關節骨關節炎(Hip OA),大眾甚至部分醫療從業者的直覺往往是「結構決定論」:壞了就修,修不好就換。然而,作為臨床工作者,我們的價值在於看穿影像背後的力學真相。事實上,許多被貼上「退化」標籤的個案,其功能失能往往來自於錯誤的力學控制與延誤的介入。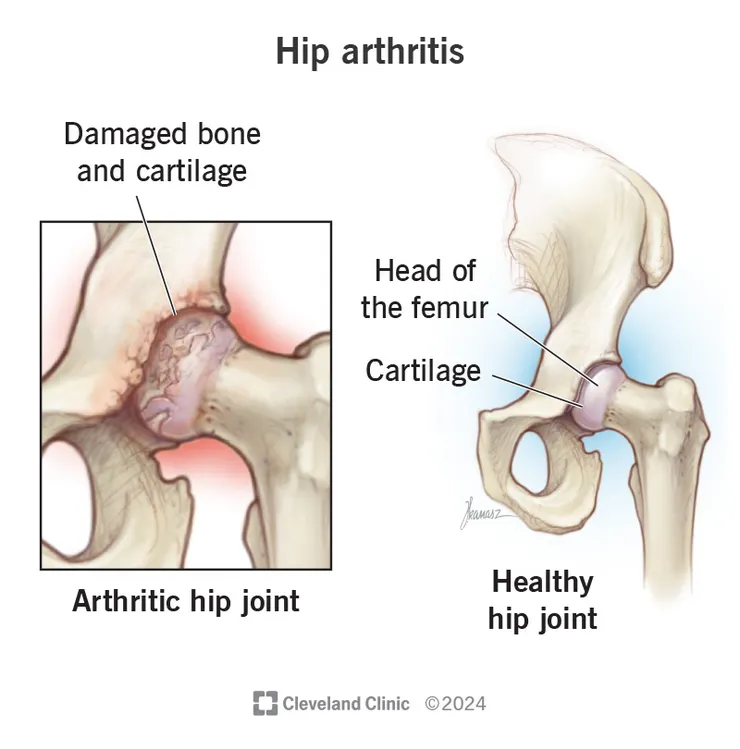
這篇文章將帶你從診斷、力學、代償到介入,全面拆解 Hip OA 的臨床決策地圖。
1. 診斷的預判力:別等影像報告,先「駭進」診斷數據
如果你還在等個案拿到 X 光報告才敢判斷 Hip OA,那你的治療節奏可能已經慢了一大截。
在《臨床思考力:骨科》中,我們強調「臨床預測邏輯(CPR)」。事實上,只靠理學檢查,我們就能達到 91% 的診斷準確率。這不是玄學,而是純粹的數據統計底氣。
駭進診斷的 5 大指標(Sutlive 指標)
當你在第一線評估時,以下這五項指標就是你的「診斷外掛」:
- 深蹲(Squatting) 會誘發疼痛。

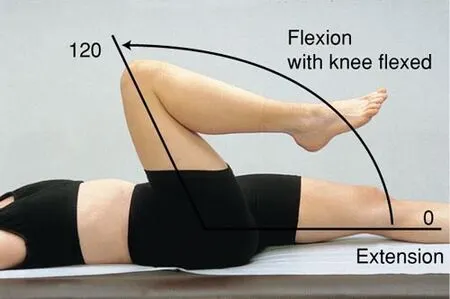
- 主動屈髖(Active Flexion) 誘發側邊疼痛。
- Scour 測試 伴隨內收,誘發腹股溝或側邊痛。

- 主動伸髖(Active Extension) 誘發疼痛。

- 被動內旋角度(IR) < 25度。
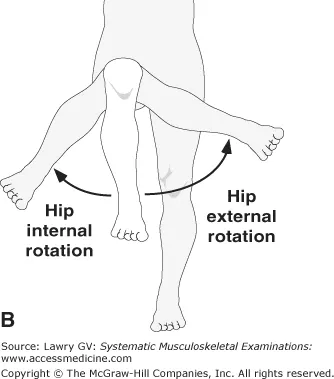
當個案符合其中 4 個指標時,診斷陽性似然比(LR+)會飆升到 24.3。這代表個案患病機率直接跳升至 91%。這種「數據化」的底氣,正是專業治療師與一般工作者的分水嶺:你不再是「猜測」,而是「精準預判」。
延誤診斷的代價是巨大的。當個案因恐懼疼痛而減少活動,軟骨下骨骼會產生硬化反應(Subchondral Sclerosis),隨之而來的 Trendelenburg 步態會讓整個骨盆與腰椎力學全線崩潰。
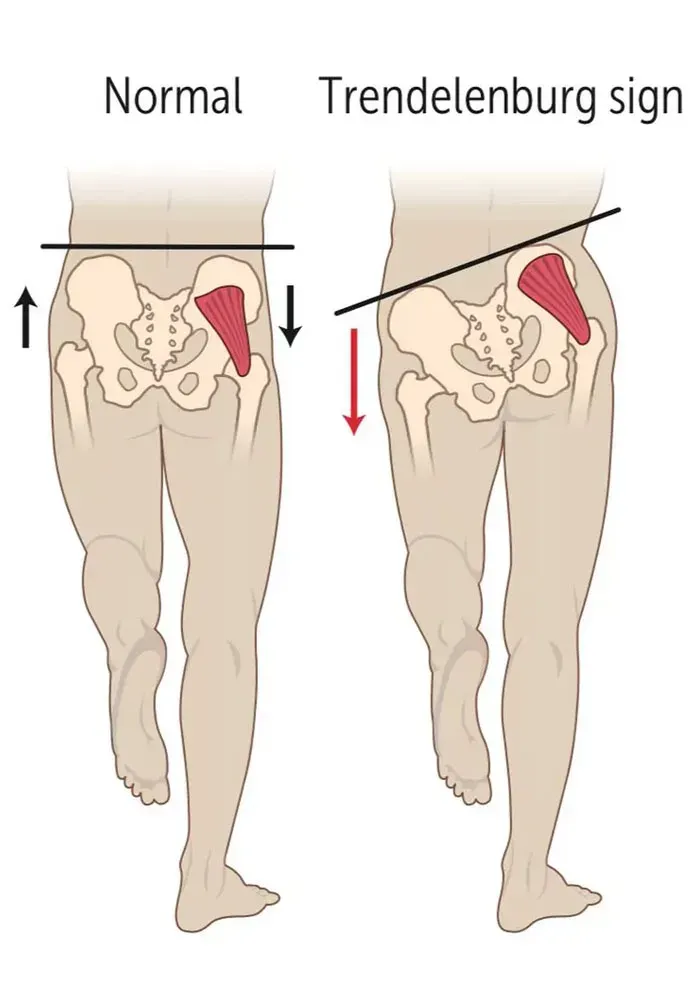
診斷不是為了貼標籤,而是為了啟動更早的保守治療介入。
2. 鑑別診斷的眼界:膝蓋痛卻治不好?那是髖部在「抓交替」
臨床上最常見的誤診陷阱,就是「頭痛醫頭、腳痛醫腳」。你是否遇過個案針對膝蓋處理了三個月,症狀卻毫無進展?
根據研究,高達 50% 的 Hip OA 個案會產生轉移痛。這就是臨床上的「區域互賴理論(Regional Interdependence)」。
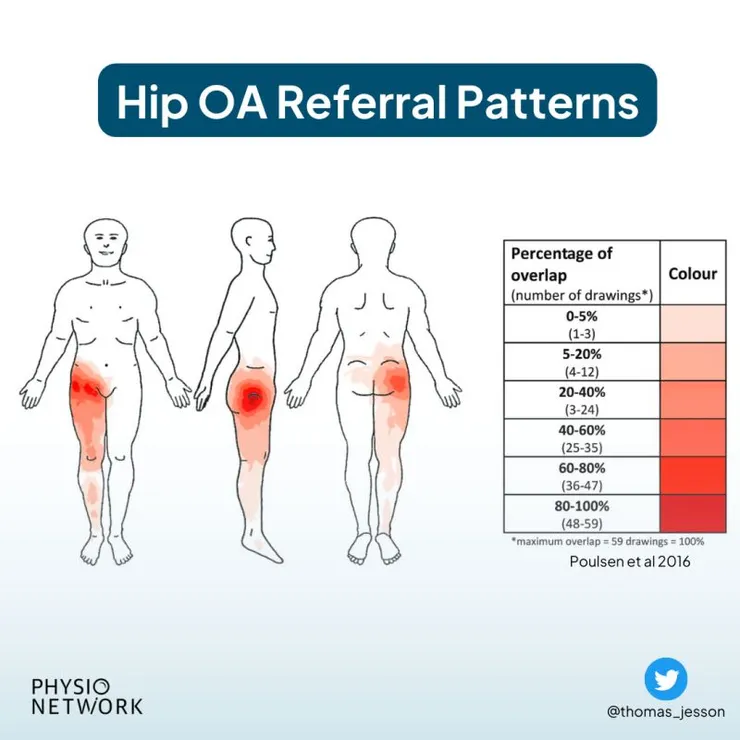
當髖部鎖死,膝蓋受難
首先,髖關節與膝關節的神經分布高度重疊,大腦極易產生判斷偏差。其次,當髖部因為退化而出現「僵硬感(Capsular End Feel)」時,避震功能會失效,膝關節被迫在走路或蹲下時承擔額外的扭轉應力。
膝蓋,往往是幫髖關節「抓交替」的受害者。
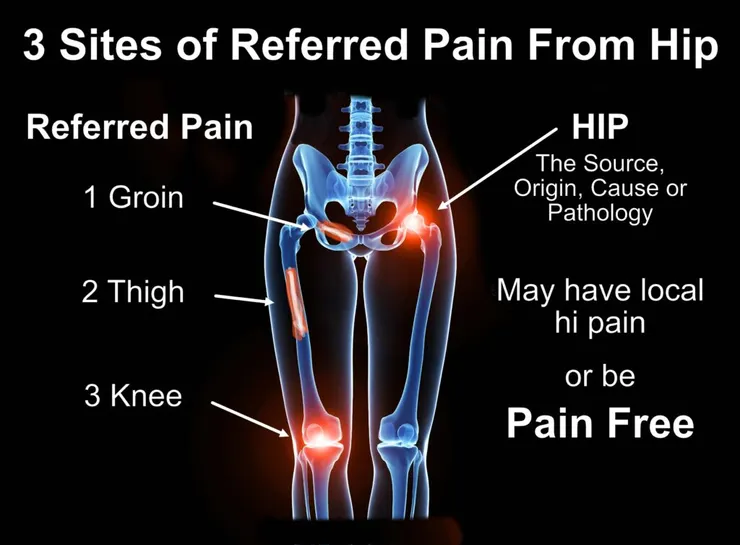
面對 50 歲以上不明原因且治不好的膝蓋痛,請務必排查髖部指標:
- 活動度:被動內旋(IR)是否 < 25度?
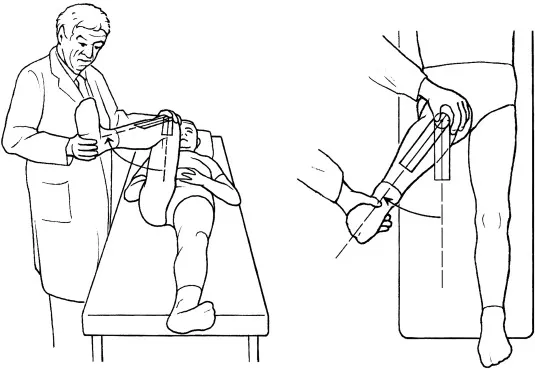
- FABER 測試:腹股溝或側邊是否出現疼痛?

- 晨間僵硬:起初活動時是否僵硬(通常持續 < 60 分鐘)?
如果上述指標陽性,即使影像顯示膝蓋有輕微退化,真正的病灶火源也可能藏在髖關節。
3. 力學的博弈:手杖拿哪一手?重物提哪一邊?
這是一個檢驗治療師「力學功底」的經典考題:右髖疼痛,手杖到底該拿哪一手?
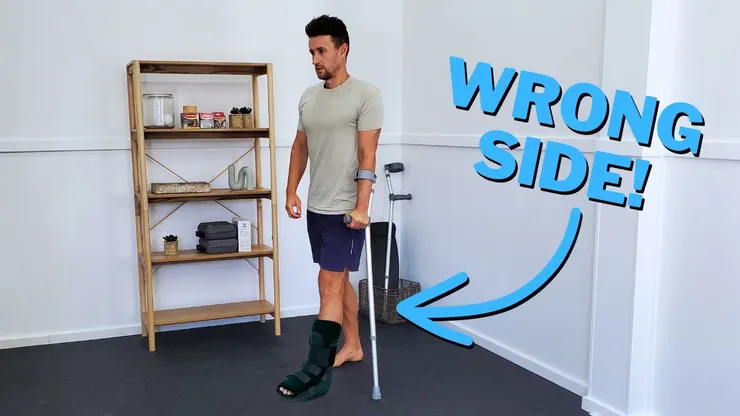
手杖應拿在「健側」
直覺告訴我們哪邊痛就撐哪邊,但力學告訴我們:右髖疼痛,手杖應拿在左手(健側)。
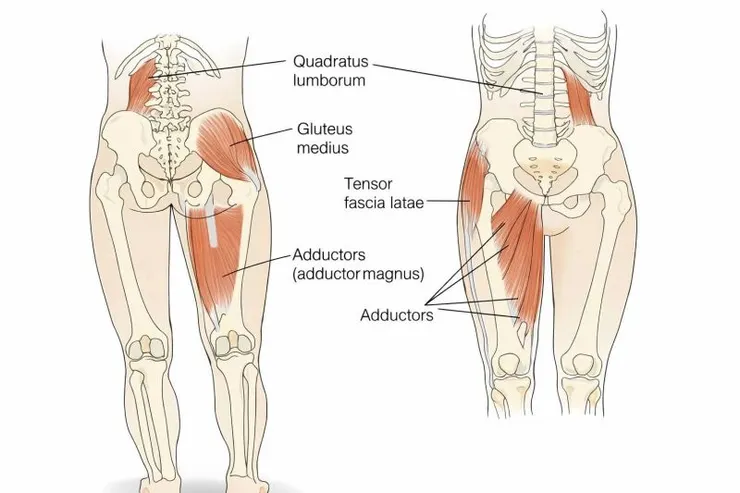
髖關節承受的壓縮力,很大一部分來自穩定骨盆的臀中肌(Gluteus Medius)產生的拉力。當手杖撐在健側,手杖產生的反作用力力矩與患側外展肌相同,能顯著降低臀中肌的輸出負擔。這是一場精巧的「槓桿減壓」。

重物應提在「患側」
更反直覺的是提重物。當個案必須提公事包時,應提在患側(疼痛側)。
因為重物在患側會大幅縮短力矩臂,對側骨盆掉落的力矩減小,臀中肌不需要產生強大收縮來抗衡。這種調整力矩臂的策略,比任何放鬆手法都能更直接地降低關節內壓。
4. 介入的藝術:為什麼單純「練肌力」不夠?
在處理 Hip OA 時,「見弱就練」是另一種常見的慣性。肌力訓練固然重要,但若你忽略了改善受限的關節囊,介入效率將大打折扣。
這就像試圖推開一扇生鏽卡死的門,若不先上油潤滑並校準鉸鏈(關節中心化),再大的力氣(肌力)也只是在損耗結構。
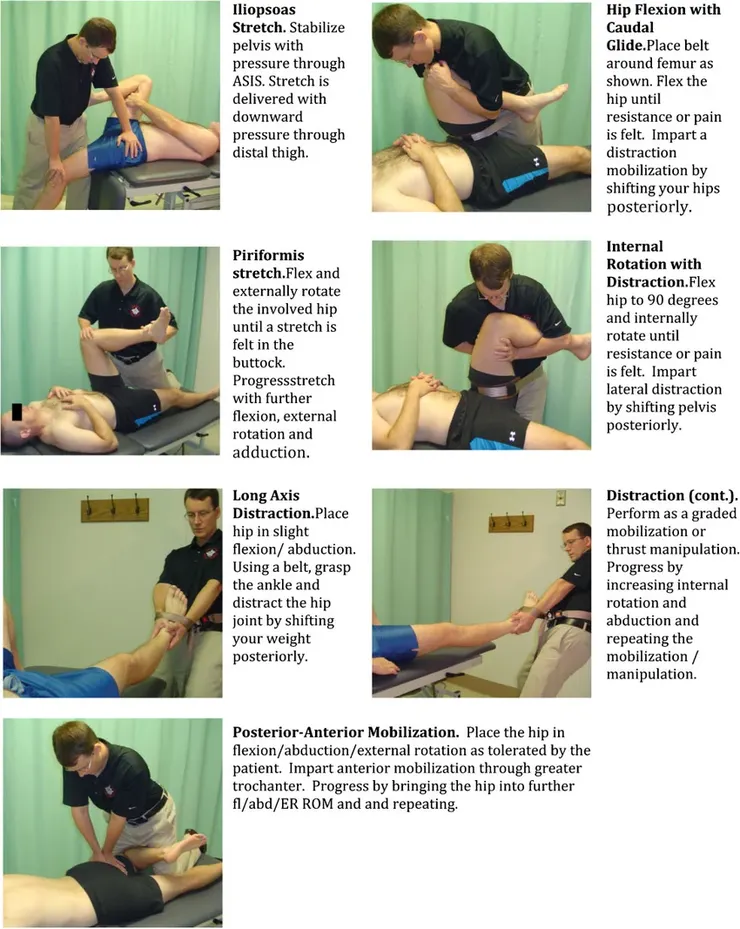
證據等級 B 級的黃金組合:徒手 + 運動
研究顯示,單純運動組的改善幅度顯著遜於「結合組」。我們建議遵循以下臨床路徑:
- 長軸牽引(Long Axis Traction):降低痛覺敏感度,增加關節間隙。
- 特定滑動(Specific Glides):針對受限方向(如 Posterior Glide 後向滑動)進行動態鬆動,解開結構鎖定。
- 功能性強化:在鬆動術獲得的「活動度紅利」期間,立即植入正確的力學軌跡(如單腿站立或步態訓練)。
5. 決策的終局:開刀還是保守治療?用 5 個變量預言成功率
面對個案問「我一定要開刀嗎?」,專業的判斷應基於科學的預後評估,而非模稜兩可的安慰。
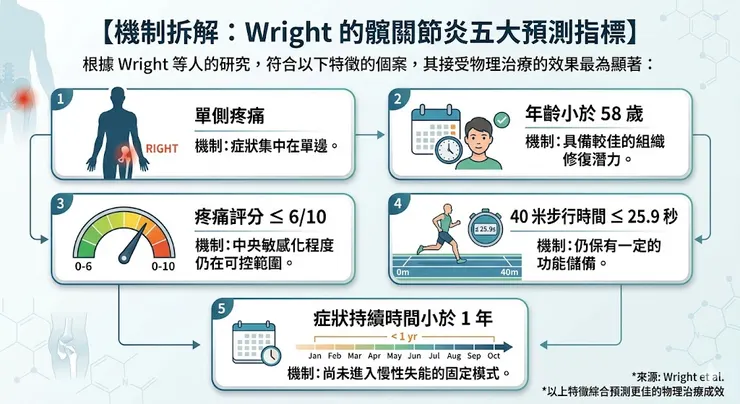
Wright 的五大預測指標
根據研究,符合以下特徵的個案,物理治療的成功機率最高:
- 單側疼痛。
- 年齡小於 58 歲。
- 疼痛評分 ≤ 6/10。
- 40 米步行時間 ≤ 25.9 秒。
- 症狀持續時間小於 1 年。
數據給出的底氣:若符合 3 個(含以上)指標,個案接受保守治療的成功率將躍升至 99%。反之,若五項皆不符合,我們應啟動與骨科醫師的手術轉介討論。科學的判斷,是為了讓個案在正確的時機,得到正確的資源。
結語:從零碎知識到系統化決策地圖
臨床上最無力的時刻,就是腦中有零碎的知識,卻串不起一張清晰的決策地圖。
物理治療的專業價值,不只是給出一份運動菜單,而是實現「結構障礙」與「功能需求」的精準對接。當我們能從動態鏈中看見全景,我們就不再只是症狀的奴隸,而是真正的臨床決策者。
為了不讓大家走冤枉路,我把這些年的實戰血淚,都濃縮成了這套能隨身攜帶的「第二大腦」。
🚀 升級你的臨床決策系統
這套邏輯只是冰山一角,想解鎖完整的臨床思考體系,這裡有三種升級路徑:
- 📘 方案一:單點突破|骨科全系列
34 個真實案例拆解,含本文提到的完整診斷鏈。
🔗 立即升級你的診斷思維 - 📙 方案二:進階擴張|骨科 + 運傷雙書套組
橫跨 60 個案例,從高齡退化到高強度運動回場決策,兩大領域一次帶走!
🔗 全面解鎖你的臨床視野 - 🏆 方案三:終極閉環|2026 臨床決策大全套(推薦)
包含「骨科 + 運傷雙書」與最新的「2026 臨床實證指引(CPG)彙編」。內容隨社群討論持續更新,確保你的知識庫永遠處於最高標準。
🔗 建立不可替代的專業防線



















